Σύνδρομο θηλεοποιητικών όρχεων
Feminizing testis syndrome
Το σύνδρομο των θηλεοποιητικών όρχεων είναι μια σχετικά σπάνια διαταραχή της ανάπτυξης των γεννητικών οργάνων. Οι πάσχοντες είναι χρωμοσωμικά αρσενικοί, αλλά εμφανίζουν γυναικείο φαινότυπο, διαθέτοντας όρχεις και βραχύ κολεό(κόλπο), χωρίς μήτρα ή φαλλοπιανούς πόρους.
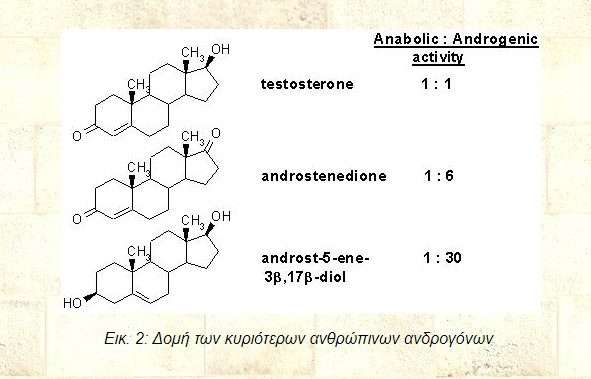


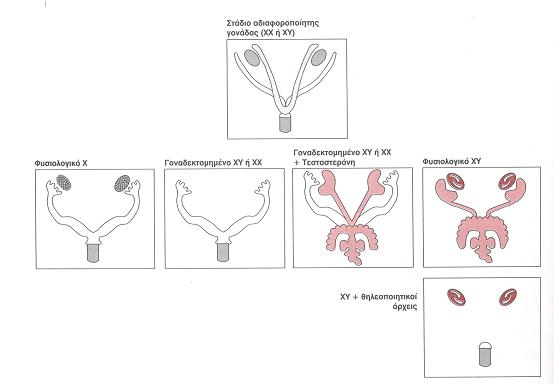

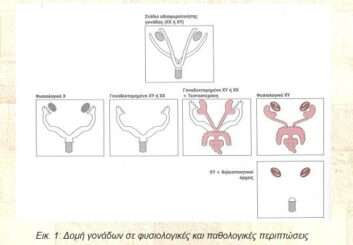
Εικ. 1: Δομή γονάδων σε φυσιολογικές και παθολογικές περιπτώσεις
Συνώνυμα : σύνδρομο αντίστασης στα ανδρογόνα (androgen resistance syndrome), σύνδρομο μη ευαισθησίας στα ανδρογόνα (androgen insensitivity syndrome), ορχικό σύνδρομο θηλεοποίησης (testicular feminization syndrome), αρσενικός ψευδερμαφροδιτισμός (male pseudo-hermaphrotism), σύνδρομο Goldberg-Maxwell (CAIS), σύνδρομο Morris (CAIS), σύνδρομο Lyb (PAIS), σύνδρομο Reifenstein (PAIS), σύνδρομο Gilbert-Dreyfus (PAIS), σύνδρομο Rosewater (PAIS).
Καταστάσεις ΧΥ που εμφανίζουν ομοιότητα με το σύνδρομο θηλεοποιητικών όρχεων : Έλλειψη της 5α-αναγωγάσης, ΧΥ γοναδική δυσγενεσία, υποπλασία των κυττάρων του Leydig, σύνδρομο Denus-Drash, σύνδρομο Smith-Lemli-Opitz.
Καταστάσεις ΧΧ που εμφανίζουν ομοιότητα με το σύνδρομο θηλεοποιητικών όρχεων : Σύνδρομο Mayer Rokitansky Kuster Hauser (MRKH), δυσγενεσία των πόρων του Muller.
Επιπολασμός
Χρησιμοποιώντας στοιχεία σχετικά με τη συχνότητα βουβωνικής κήλης σε άτομα θεωρούμενα γυναίκες, οι Jagiello και Atwell υπολόγισαν τον επιπλασμό του συνδρόμου σε 1 στις 65000 γεννήσεις ΧΥ εμβρύων. Αυτός ο αριθμός πιθανότατα αναφέρεται μόνο στην μορφή CAIS, την ολοκληρωμένη και πιο βαριά μορφή, αφού τα άτομα θεωρούνταν γυναίκες μέχρι να πάθουν την βουβωνοκήλη. O DeGroot προτείνει μια συχνότητα 1/60000 γεννήσεις ΧΥ εμβρύων. O Hauser δίνει μια συχνότητα 1/2000 ΧΥ γεννήσεις. Τελικά, οι Adams-Smith εκτιμούν μια συχνότητα της τάξης του 1/20000 ΧΥ γεννήσεις.
Ωστόσο οι πιο αξιόπιστες πληροφορίες προήλθαν από μια έρευνα που διεξήχθη στη Δανία, δίνοντας επιπολασμό 1/20400 ΧΥ άτομα. Το δείγμα ήταν παρμένο από αρχεία νοσοκομείων, οπότε μπορεί ο πραγματικός επιπολασμός να είναι αρκετά υψηλότερος. Η μορφή CAIS του συνδρόμου θεωρείται η τρίτη σε συχνότητα αιτία πρωτογενούς αμηνόρροιας, μετά το σύνδρομο Turner και το σύνδρομο Mayer-Rokitansky-Kunster-Hauser.
Ιστορικά στοιχεία
Μια περίπτωση που μπορεί να αντιστοιχεί σε σύνδρομο θηλεοποιητικών όρχεων αναφέρεται στο βιβλίο Talmud (400 πΧ) της Βίβλου. Επίσης έχουν διατυπωθεί οι υποθέσεις ότι η Ιωάννα της Λοραίνης (1412) και η βασίλισσα Ελισσάβετ Α’ (1533-1603) έπασχαν από τη νόσο.
Η πρώτη ιατρική αναφορά του συνδρόμου έγινε το 1817, όταν ο Steglenher περιέγραψε την περίπτωση μιας φαινομενικά «φυσιολογικής» γυναίκας που διέθετε όρχεις.
Η κατάσταση αυτή μελετήθηκε με μεγάλο ενδιαφέρον από τους γενετιστές. Ο Dieffenbach, ένας Αμερικανός γενετιστής, πρώτος διατύπωσε την υπόθεση ότι το σύνδρομο είχε γενετική βάση, το 1906.
Οι Peterson και Bonnier συμπέραναν το 1937 ότι οι πάσχοντες από AIS ήταν γενετικά άνδρες. Μερικά από τα πρώτα βιβλία σχετικά με το σύνδρομο το ονομάζουν Goldberg-Morris.
Το σύγχρονο όνομα χρησιμοποιήθηκε πρώτη φορά από τον Morris το 1937. Τελικά οι Morris και Mahesh περιέγραψαν και μια ατελή μορφή του συνδρόμου.
Ο Wilkins πρώτος συμπέρανε ότι η βασική δυσλειτουργία αφορά τη μη ανταπόκριση των ιστών στα ανδρογόνα. Ο Hense ο νεώτερος εισήγαγε τον όρο «έλλειψη ευαισθησίας στα ανδρογόνα».
Ο Netter και οι συνεργάτες του δημοσίευσαν την διαταραχή σε ένα διάσημο φωτογραφικό μοντέλο το 1958. Το ίδιο έτος οι Marshall και Harder εντόπισαν διδύμους που δούλευαν ως αεροσυνοδοί (γυναίκες). Το 1974 ο Migeon απέδειξε ότι το πρόβλημα σχετίζεται με τους υποδοχείς των ανδρογόνων. Τέλος, το 1988 κλωνοποιήθηκε και αναλύθηκε η αλληλουχία του γονιδίου του υποδοχέα των ανδρογόνων.
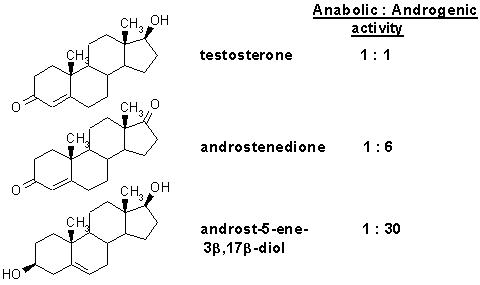




Εικ. 2: Δομή των κυριότερων ανθρώπινων ανδρογόνων
Μορφες του συνδρόμου των θηλεοποιητικών όρχεων
Εμφανίζονται συνολικά τρεις μορφές του συνδρόμου : CAIS, PAIS, MAIS. Τα αρχικά προέρχονται αντίστοιχα από : ολοκληρωμένο, μερικό και ήπιο AIS. (Complete AIS, Partial AIS, Mild AIS). Πρέπει να σημειωθεί ότι αίτιο παραπλάνησης των διαγνωστικών εξετάσεων στις αθλητικές διοργανώσεις είναι οι βαρύτερες μορφές. Οι τύποι που παρατηρούνται είναι οι εξής:
1.CAIS : η βαρύτερη μορφή του συνδρόμου. Οι πάσχοντες έχουν φυσιολογικά γυναικεία εξωτερικά γεννητικά όργανα. Τυπικά παρουσιάζουν είτε πριν από την ήβη μάζες στην βουβωνική χώρα που αναγνωρίζονται ως όρχεις, είτε στην ήβη πρωτογενή αμηνόρροια και έλλειψη τριχοφυΐας στην μασχαλιαία χώρα ή στο εφήβαιο. Τα δευτερεύοντα χαρακτηριστικά του θήλεος αναπτύσσονται φυσιολογικά.
Ο σεξουαλικός προσανατολισμός και η σεξουαλική ταυτότητα δεν επηρεάζονται. Η δυσλειτουργία σπάνια ανιχνεύεται κατά την διάρκεια της παιδικής ηλικίας , εκτός και αν εντοπιστεί μάζα στη βουβωνική χώρα που τελικά αποδειχθεί όρχις, έπειτα από χειρουργική εξέταση. Στις πιο πολλές περιπτώσεις διαπιστώνεται η ύπαρξη της νόσου έπειτα από εξετάσεις λόγω αμηνόρροιας ή ανικανότητας επίτευξης εγκυμοσύνης.
2α. PAIS : PAIS με θηλυκά εξωτερικά γεννητικά όργανα. Ελαφρύτερη μορφή του AIS. Οι πάσχοντες εμφανίζουν σημάδια αρρενοποίησης των εξωτερικών γεννητικών οργάνων, όπως π.χ. κλειτοριδομεγαλία.
2β. PAIS-REIFENSTEIN SYNDROME : Άτομα με ακόμη ελαφρότερη μορφή του συνδρόμου.Εμφανίζουν διφορούμενα ή ατελή ανδρικά εξωτερικά γεννητικά όργανα. Οι πάσχοντες με διφορούμενα εξωτερικά γεννητικά όργανα εμφανίζουν δυσκολία στην ανάπτυξη της σεξουαλικής τους ταυτότητας και συχνά χρειάζονται ψυχολογική υποστήριξη. Άτομα με ανδρικά εξωτερικά γεννητικά όργανα υιοθετούν ανδρική σεξουαλική ταυτότητα και συμπεριφορά.
Και στους δυο τύπους εμφανίζεται ατελής σπερματογέννεση και γυναικομαστία στην ήβη. Μέτρια τριχοφυϊα στο εφήβαιο και μειωμένη τριχοφυϊα στην μασχαλιαία χώρα, στο σώμα και στο πρόσωπο. Η διάγνωση γίνεται συνήθως στην παιδική ηλικία, ιδίως στα άτομα με διφορούμενα εξωτερικά γεννητικά όργανα.
3. MAIS : Η ηπιότερη μορφή του συνδρόμου. Τα εξωτερικά γεννητικά όργανα είναι αναμφίβολα αρσενικά. Συνήθως εμφανίζεται γυναικομαστία στην ήβη. Μπορεί να παρουσιαστεί ατελής αρρενοποίηση με μικρό πέος και αραιή τριχοφυϊα στο σώμα και στο πρόσωπο. Ενδεχόμενη ανικανότητα. Η σπερματογέννεση μπορεί να είναι ατελής ή τέλεια.
Τα χαρακτηριστικά των πασχόντων από τους τύπους του συνδρόμου θηλεοποιητικών όρχεων συνοψίζονται στον παρακάτω πίνακα.
| ΤΥΠΟΣ | ΕΞΩΤΕΡΙΚΑ ΓΕΝΝΗΤΙΚΑ ΟΡΓΑΝΑ | ΕΥΡΗΜΑΤΑ |
| CAIS | Θηλυκά |
|
| PAIS | Θηλυκά |
|
| PAIS | Διφορούμενα |
|
| PAIS | Aρσενικά |
|
| ΜAIS | Αρσενικά |
|
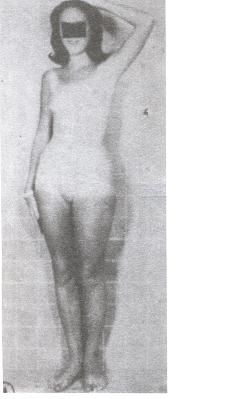



Εικ. 4: Χαρακτηριστική περίπτωση CAIS
Διάγνωση
Για τη διάγνωση του συνδρόμου απαιτούνται μια σειρά από εξετάσεις, που περιλαμβάνουν από την απλή επισκόπηση μέχρι εξειδικευμένες μοριακές τεχνικές. Ειδικότερα, τα κλινικά σημεία του συνδρόμου των θηλεοποιητικών όρχεων είναι:
- θηλυκή σωματοκατασκευή
- μεγαλομαστία
- εκλειπούσα ή μειωμένη τριχοφυϊα στο εφήβαιο
- έλλειψη κροταφικής τριχόπτωσης
- θηλυκά εξωτερικά γεννητικά όργανα με μικρό αιδοίο
- κόλπος που καταλήγει τυφλά
- απόντα θηλυκά εσωτερικά γεννητικά όργανα
- ποικίλου βαθμού κλειτοριδομεγαλία
- μερικές φορές αμφιβόλου τύπου εξωτερικά γεννητικά όργανα (PAIS)
- μερικές φορές ανδρικά χαρακτηριστικά (PAIS,MAIS)
- μειωμένη παραγωγή σπερματοζωαρίων (MAIS)
- το υπερηχογράφημα αποκαλύπτει όρχεις στη βουβωνική χώρα ή απόντα εσωτερικά θηλυκά γεννητικά όργανα
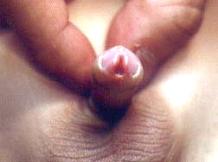

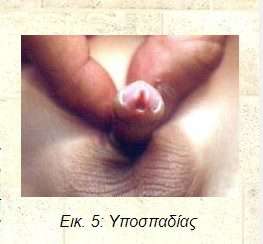

Εικ. 5: Υποσπαδίας
Όσον αφορά τις βιοχημικές-ορμονολογικές εξετάσεις, αυτές αποκαλύπτουν:
- επίπεδα τεστοστερόνης ορού στα φυσιολογικά ανδρικά όρια ή ελαφρώς αυξημένα
- υψηλά επίπεδα ορμόνης LH
- φυσιολογικά επίπεδα ορμόνης FSH
- φυσιολογικά επίπεδα διυδροτεστοστερόνης
- καρυότυπος-άτομο με ΧΥ φυλετικά χρωμοσώματα
- ιστολογική ανίχνευση υποδοχέων τεστοστερόνης-αρνητική. Ειδικά η τελευταία εξέταση περιλαμβάνει βιοψία και την λήψη ινοβλαστών. Τα κύτταρα καλλιεργούνται και σχηματίζουν μονοστιβάδα. Έπειτα επωάζονται με διάλυμα ραδιοσημασμένης τεστοστερόνης. Η περίσσεια του διαλύματος απομακρύνεται, τα κύτταρα τοποθετούνται πάνω σε ειδικό φωτογραφικό γαλάκτωμα και ανάλογα με το μαύρισμα του film, άρα και την ραδιενέργεια προσδιορίζεται η ύπαρξη των υποδοχέων της τεστοστερόνης, καθώς και η συγκέντρωσή τους. Βέβαια θα πρέπει να σημειωθεί ότι η μέθοδος αυτή, που χρησιμοποιείτο κατά κόρον στο παρελθόν, δεν μπορεί να αποκαλύψει όλους τους τύπους του συνδρόμου. Πράγματι, έχουν ανακαλυφθεί περιπτώσεις που η τεστοστερόνη μπορεί να συνδεθεί στον υποδοχέα, αλλά δεν μπορεί να προωθησει την οδό μεταγωγής του σήματος. Τέλος, η όλη διαδικασία της εξέτασης απαιτεί κυτταροκαλλιέργεια, λήψη δείγματος ιστού και απομόνωση κυττάρων, οδηγώντας σε καθυστέρηση στην εξαγωγή των αποτελεσμάτων και απαιτώντας αρκετό χρόνο.
- Η απουσία του υποδοχέα μπορεί να επιβεβαιωθεί και με στύπωμα κατά Western, το οποίο όμως δεν αποτελεί αξιόπιστο δείκτη σε περίπτωση που ο υποδοχέας είναι παρών, αλλά όχι λειτουργικός. Αυτή η διαγνωστική διαδικασία εντοπίζει περιπτώσεις παντελούς έλλειψης του υποδοχέα ή ύπαρξης υποδοχέα με εκτεταμένες μεταβολές στην πρωτοταγή δομή του.
- Ανάλυση DNA και αποκάλυψη του μεταλλαγμένου γονιδίου, με τη μέθοδο PCR. Η διαδικασία είναι σχετικά φθηνή, γρήγορη και απαιτεί απλά τη λήψη αίματος. Ωστόσο πρέπει να έχει πιστοποιηθεί ένας αρκετά μεγάλος αριθμός μεταλλάξεων που να οδηγούν στις διάφορες μορφές του συνδρόμου.
Πράγματι, πάνω από το 90% των ασθενών με CAIS και το 50% των ασθενών με PAIS έχουν προσδιορίσιμες (άρα και γνωστές και ανιχνεύσιμες) μεταλλάξεις στο γονίδιο του υποδοχέα των ανδρογόνων. Το ποσοστό των ασθενών με MAIS των οποίων η κατάσταση μπορεί να ανιχνευθεί με τέτοιες μοριακές τεχνικές δεν είναι ακόμα γνωστός.
Η ανάλυση DNA για τους 3 τύπους του συνδρόμου είναι σήμερα διαθέσιμη στις ΗΠΑ και τον Καναδά. Ο προσδιορισμός της αλληλουχίας των 8 εξωνίων του γονιδίου δίνει μια >95% ανιχνευσιμότητα της νόσου. Το ποσοστό ανίχνευσης για τις ηπιότερες μορφές του συνδρόμου δεν είναι ακόμα γνωστό με βεβαιότητα.
Τα αρνητικά αποτελέσματα σε μια μικρή μερίδα πασχόντων με μειωμένη ή ελαττωματική ικανότητα πρόσδεσης τεστοστερόνης αποκαλύπτει μεταλλάξεις σε ρυθμιστικές περιοχές του γονιδίου ή μέσα σε ιντρόνια. Ωστόσο, η πλειοψηφία των αρνητικών αυτών αποτελεσμάτων είναι αποτέλεσμα κακού συγχρονισμού. Είναι γεγονός ότι η ικανότητα παραγωγής και πρόσδεσης της τεστοστερόνης μειώνεται κατά την διαδικασία διαφοροποίησης των εξωτερικών και εσωτερικών γεννητικών οργάνων. Τέλος, μεταλλάξεις σε γονίδια των οποίων τα προϊόντα αλληλεπιδρούν με τον υποδοχέα της τεστοστερόνης μπορούν να εξηγήσουν το υπόλοιπο ελάχιστο ποσοστό των αρνητικών αποτελεσμάτων.
Προγεννητική Διάγνωση
Υπάρχει μεγάλη ζήτηση για τεχνικές προγενετικού ελέγχου από οικογένειες με ιστορικό πολλών και βαριάς μορφής περιπτώσεων AIS. Η γενετική ανάλυση του DNA των τροφοβλαστών, οι οποίες λαμβάνονται με αμνιοκέντηση πρέπει να διενεργείται με περίσκεψη, καθώς ο ίδιος γονότυπος μπορεί να συσχετιστεί με διαφορετικό φαινότυπο όχι μόνο σε διαφορετικές, αλλά και στην ίδια οικογένεια. Τα δεδομένα από τον έλεγχο πρόσδεσης τεστοστερόνης στον υποδοχέα δε μπορούν από μόνα τους να τεκμηριώσουν την ύπαρξη ή την βαρύτητα της νόσου. Η διαδικασία της φυλετικής διαφοροποίησης είναι τόσο περίπλοκη, που ακόμα και με ευνοϊκές και τις δυο διαθέσιμες διαγνωστικές μεθόδους, μπορεί να προκύψει άτομο με διαταραχή.


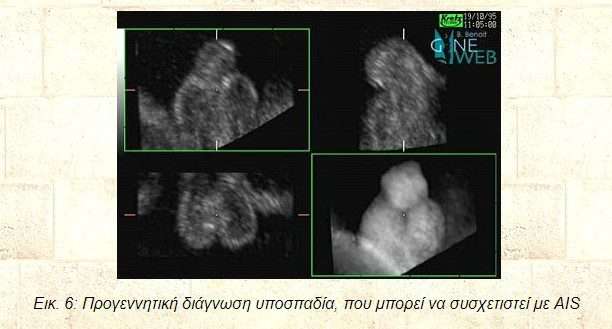

Eικ. 6: Προγεννητική διάγνωση υποσπαδία, που μπορεί να συσχετιστεί με AIS
Ιστορικό
Η ύπαρξη CAIS μπορεί να πιστοποιηθεί μόνο από κλινικές, βιοχημικές ή μοριακές εξετάσεις. Ωστόσο η οριστική επιβεβαίωση των τύπων PAIS και MAIS μπορεί να γίνει μόνο έπειτα από μελέτη του οικογενειακού ιστορικού, χωρίς φυσικά να υποτιμώνται οι πληροφορίες που παρέχονται από τις διάφορες διαγνωστικές μεθόδους.
Η νόσος ακολουθεί το μοτίβο της φυλοσύνδετης υπολειπόμενης κληρονομικότητας. Άρα στην οικογένεια του πάσχοντα θα υπάρχουν φορείς του μεταλλαγμένου γονιδίου (γυναίκες ΧΧ), ίσως και πάσχοντες (άρρενες ΧΥ) οι οποίοι θα πρέπει να εξεταστούν. Περίπου 10% από τις γυναίκες φορείς έχουν μειωμένη ή καθυστερημένη τριχοφυϊα στην περιοχή της μασχάλης και του εφήβαιου, καθώς και ιστορικό καθυστερημένης εμμηναρχής (15-16 ετών).
Αντιμετώπιση της διάγνωσης
Η ιδιάζουσα φύση της ασθένειας, η οποία αφορά την ατομική ταυτότητα του πάσχοντα επιφέρει τεράστια ψυχολογική πίεση. Το φαινόμενο είναι εντονότερο στην CAIS, όταν ένα άτομο το οποίο έχει μεγαλώσει σαν κορίτσι, έχει θηλυκό σεξουαλικό προσανατολισμό και θηλυκή σεξουαλική ταυτότητα, ανακαλύπτει ότι διαθέτει αρσενικά γεννητικά όργανα. Παρόμοια ψυχολογικά προβλήματα δημιουργούνται στα άτομα με διφορούμενα εξωτερικά γεννητικά όργανα. Τέλος, η στειρότητα που σχεδόν πάντα συνοδεύει το σύνδρομο και η πιθανότητα γνωστοποίησης της διαταραχής στον κοινωνικό και φιλικό κύκλο, επιδεινώνουν την ήδη βεβαρυμένη ψυχοσύνθεση του πάσχοντα.
Προς την κατεύθυνση αυτή καθοριστική κρίνεται η συμβολή των γονέων οι οποίοι, εφ’ όσον γνωρίζουν το πρόβλημα θα πρέπει να αποφασίσουν για τον τρόπο ανατροφής του παιδιού. Συνήθως επιλέγεται το φύλο που θα απαιτήσει το μικρότερο αριθμό χειρουργικών επεμβάσεων και θα βρίσκεται εγγύτερα στο φαινότυπο του ατόμου. Ευτυχώς υπάρχουν παγκοσμίως πολλές ομάδες υποστήριξης (support groups) που απαρτίζονται από ειδικούς και μπορούν να συντελέσουν στην επίλυση των ποικίλων προβλημάτων που ενδέχεται να προκύψουν.
Αντιμετώπιση
Η αντιμετώπιση του συνδρόμου των θηλεοποιητικών όρχεων περιλαμβάνει την φαρμακευτική, τη χειρουργική και την ψυχολογική υποστήριξη του πάσχοντα. Περιλαμβάνει τη χειρουργική αποκατάσταση των εξωτερικών γεννητικών οργάνων (αν χρειάζεται), την αντιμετώπιση της κολεϊκής υποπλασίας (αν χρειάζεται), τη χορήγηση ορμονών για την αποφυγή της οστεοπόρωσης και της καρδιακής νόσου, καθώς και τη διενέργεια γοναδεκτομής.
1. Πλαστική χειρουργική των γεννητικών οργάνων.
Η χειρουργική αντιμετώπιση του συνδρόμου θηλεοποιητικών όρχεων εμφανίζει δυο σκέλη :
- α) διαμόρφωση γεννητικών οργάνων σε άτομα με αμφίβολα γεννητικά όργανα
- β) αντιμετώπιση της κλειτοριδομεγαλίας
Η πρόταση για διαμόρφωση των εξωτερικών γεννητικών οργάνων έχει τις ρίζες της στη θεωρία (που πλέον έντονα αμφισβητείται) της δεκαετίας του 1950, σύμφωνα με την οποία τα νεογνά δεν έχουν ροπή προς κάποιο από τα δυο φύλα και ο σεξουαλικός τους προσανατολισμός εξαρτάται αποκλειστικά από τον τρόπο ανατροφής τους.
Το άλλο βασικό στοιχείο της θεωρίας είναι το ότι η αντίληψη που έχει το παιδί για τα γεννητικά του όργανα είναι καθοριστικής σημασίας για την μελλοντική σεξουαλική του ταυτότητα. Αυτό το επιχείρημα δεν έχει αποδειχθεί και αποτελεί ίσως τη σημαντικότερη υποθέση που γίνεται αποδεκτή από τους ιατρούς που εκτελούν πλαστικές εγχειρήσεις στα γεννητικά όργανα σε νεογνά. Είναι γεγονός ότι η διαδικασία με την οποία καθορίζεται το ψυχολογικό φύλο μας είναι ουσιαστικά άγνωστη και δεν είναι γνωστή ούτε καν η ηλικία που αυτή αρχίζει.
Ο πιο ένθερμος υποστηρικτής της χειρουργικής επέμβασης ήταν πιθανότατα ο John Money, διδάκτωρ του πανεπιστημίου John Hopkins των ΗΠΑ, ο οποίος υποστήριζε ότι τα νεογνά που διέθεταν διφορούμενα γεννητικά όργανα, θα μπορούσαν να ανατραφούν τόσο ως αγόρια, όσο και ως κορίτσια, εφ’ όσον γίνονταν οι απαραίτητες επεμβάσεις. Με βάση αυτή την παραδοχή, υποστήριζε ότι τέτοιου είδους εγχειρήσεις θα έπρεπε να διενεργούνται σε νεογνά, προτού αυτά αποκαλύψουν το ψυχολογικό τους φύλο. Έτσι, από την δεκαετία του 1950, άρχισε να εφαρμόζεται η επίμαχη μέθοδος, που στη συντριπτική πλειοψηφία των περιπτώσεων οδηγούσε σε θηλεοποίηση των νεογέννητων.
Η τάση για θηλεοποίηση ενισχύθηκε και από το γεγονός ότι ήταν πολύ πιο εύκολο να διαμορφωθεί λειτουργικός κόλπος. Ωστόσο, αυτό δεν είναι απόλυτα ακριβές, αν αναλογιστούν οι ανεπάρκειες των υπαρχουσών μεθόδων κολεοπλαστικής χειρουργικής. Δυστυχώς, δεν έχουν διενεργηθεί μελέτες που να εξετάζουν το πόσο επιτυχείς ήταν οι επεμβάσεις διαμόρφωσης κόλπου στην ενήλικο ζωή των ατόμων που υπέστησαν τέτοιου είδους επέμβαση.
Στη σύγχρονη εποχή η μέθοδος έχει υποστεί δριμύτατη κριτική. Πλέον οι πλαστικές επεμβάσεις διαμόρφωσης κολεού λαμβάνουν χώρα στην ενήλικο ζωή, όταν έχει ολοκληρωθεί η ανάπτυξη, και ο «ασθενής» έχει αναπτύξει το ψυχολογικό του φύλο. Ίσως τελικά η πρώιμες επεμβατικές μέθοδοι αφορούν περισσότερο τους ιατρούς και τους γονείς που δεν θέλουν να αναγκαστούν να αποκαλύψουν στους εφήβους πάσχοντες την αλήθεια για την ασθένειά τους. Τέλος, χαρακτηριστικό της ανεπάρκειας των πλαστικών επεμβάσεων σε νεογνά είναι το γεγονός ότι σε κλινική μελέτη που διενεργήθηκε από τη Sarah Creighton σε 46 εφήβους που είχαν υποστεί την επέμβαση νωρίς στη βρεφική ζωή, πάνω από το 90% χρειαζόταν νέα εγχείρηση για να διορθωθούν οι ανεπάρκειες της πρώτης.
Η αντιμετώπιση της κλειτοριδομεγαλίας δεν αφορά μόνο άτομα με διαταραχή διαφοροποίησης του φύλου, αλλά και γυναίκες που έχουν κλειτορίδα με μέγεθος αρκετά μεγαλύτερο από το μέσο όρο. Μελέτες έχουν δείξει ότι η σμίκρυνση της κλειτορίδας πιθανόν να οδηγεί σε μειωμένο σεξουαλικό ερεθισμό λόγω βλάβης των υπεύθυνων νεύρων κατά τη διάρκεια της επέμβασης. Στην πραγματικότητα δεν υπάρχει συγκεκριμένος λόγος για τον οποίο θα έπρεπε να διενεργείται τέτοιου είδους θεραπεία.
2. Αντιμετώπιση της κολεϊκής υποπλασίας
Κατά τη διάρκεια της εμβρυϊκής ζωής στα θήλεα, οι πόροι του Μuller ωριμάζουν και μετατρέπονται σε φαλλοπιανούς πόρους, μήτρα, τράχηλο της μήτρας και στο ανώτερο τρίτο του κολεού. Στους άρρενες, οι πόροι του Μuller υποστρέφονται, εξ’ αιτίας της δράσης της αντιμυλλέριας ορμόνης (ΜIF=mullerian inhibitor factor) που εκκρίνεται από τους όρχεις.
Στο σύνδρομο θηλεοποιητικών όρχεων οι όρχεις παράγουν επαρκείς ποσότητες αντιμυλλέριας ορμόνης για να οδηγήσουν σε υποστροφή των μύλεριων πόρων. Ωστόσο, τα εξωτερικά γεννητικά όργανα είναι θήλεος τύπου, εξ’ αιτίας της αδυναμίας της τεστοστερόνης να δράσει επί των κυττάρων-στόχων. Άρα το ανώτερο τριτημόριο του κολεού απουσιάζει, ενώ τα άλλα δύο τριτημόρια μπορεί να είναι φυσιολογικά ανεπτυγμένα. Σε ορισμένες περιπτώσεις ο κόλπος μπορεί να είναι πολύ βραχύτερος, μόλις δύο εκατοστά ή ακόμα μικρότερος.
Έχει προταθεί ότι ύπαρξη βραχέος κόλπου υποδεικνύει PAIS. Ωστόσο αυτό δεν είναι απόλυτο, αφού έχουν καταγραφεί περιπτώσεις ατόμων με CAIS που αντιμετωπίζουν υποπλασία του κολεού και ατόμων με PAIS που διέθεταν λειτουργικό και επαρκώς ανεπτυγμένο κολεό.
Πρέπει να αναφερθεί ότι λόγω της εγγενούς ελαστικότητας του κολεού και επειδή τείνει να επιμηκύνεται κατά τη διάρκεια του σεξουαλικού ερεθισμού, το μήκος του κολεού που μετριέται είναι συνήθως μικρότερο από το μήκος του κατά τη συνουσία. Με βάση ιατρικές μελέτες, το μέσο μήκος του κολέου ποικίλει από 9 έως 11 εκατοστά στις φυσιολογικές ΧΧ γυναίκες. Οι Shah και Woolley αποδέχονται ως φυσιολογικό, μήκος πάνω από 6 εκατοστά. Από δείγμα 21 πασχόντων από AIS το οοίο μελέτησαν, ανακάλυψαν ότι οι 11 είχαν κόλπο με μήκος μικρότερο των 5 εκατοστών. Περαιτέρω μελέτες από άλλους επιστήμονες κατέληξαν στο συμπέρασμα ότι το ελάχιστο μήκος ενός λειτουργικού κόλπου είναι τα 6 εκατοστά.
Στα κορίτσια με AIS τα οποία έχουν μπει στην εφηβεία, είναι σημαντικό να μην αγνοηθεί η πιθανή κολεϊκη υποπλασία μέχρι την έναρξη της σεξουαλικής τους ζωής. Μερικές κοπέλες ανακαλύπτουν ένα βραχύ κολεό με την αυτοεξέταση και συχνά ζουν απομονωμένες εξ’ αιτίας αυτού του χαρακτηριστικού τους. Άλλες ζουν την τραυματική εμπειρία της αδυναμίας εκπλήρωσης συνουσίας. Όλα τα παραπάνω δημιουργούν σοβαρά ψυχολογικά προβλήματα και μπορούν να οδηγήσουν σε κατάθλιψη και μη φυσιολογική κοινωνικοποίηση.
Άρα θα πρέπει να παρέχεται ψυχολογική υποστήριξη στα παραπάνω άτομα, καθώς και πληροφόρηση για την ανατομική τους ιδιαιτερότητα, από νωρίς στην εφηβική ζωή. Βέβαια, αρχικά θα πρέπει να επαληθευθεί η δυσπλασία με την μέτρηση του μήκους του κολεού.
Υπάρχουν δυο βασικές μέθοδοι για την θεραπεία της κολεϊκής υποπλασίας:
- α) πλαστική χειρουργική με χρήση μοσχεύματος από δότρια
- β) επέκταση του υπάρχοντος ιστού με την εφαρμογή πιέσεως για μεγάλο χρονικό διάστημα.
Η μέθοδος β είναι πολύ πιο αποτελεσματική. Πράγματι, κατά τη διάρκεια εφαρμογής της θεραπείας ο «κόλπος» περιβάλλεται από μυς που μοιάζουν με αυτούς που περιβάλλουν ένα φυσιολογικό κολεό, διαθέτει αισθητήρες αφής και υγραίνεται κατά το σεξουαλικό ερεθισμό.
H διαστολή μέσω πιέσεως είναι η θεραπεία επιλογής, με τη χειρουργική αποκατάσταση ως έσχατη λύση σε περίπτωση αποτυχίας της πρώτης μεθόδου. Μάλιστα η εφαρμογή πιέσεως συνήθως συνδυάζεται με τις χειρουργικές θεραπείες της υποπλασίας του κολεού, όντας πολύ πιο επώδυνη μετεγχειρητικά παρά πριν από την επέμβαση.
Όπως έχει αναφερθεί και προηγουμένως, ο βαθμός της κολεϊκής υποπλασίας δε σχετίζεται με το βαθμό της αρρενοποίησης. Είναι πιθανό ένας σχετικά καλοσχηματισμένος κόλπος να συνοδεύεται από σύντηξη των μεγάλων χείλεων του αιδοίου. Στην περίπτωση αυτή η επέμβαση εφαρμόζεται με σκοπό το διαχωρισμό των χείλεων, ώστε να μπορεί να πραγματοποιηθεί συνουσία. Ταυτόχρονα, θα μπορούσε να επιλεχθεί η μέθοδος της διαστολής μέσω πιέσεως, με βάση την οποία αρκεί η πίεση του ιστού που έχει δημιουργηθεί από τα ενωμένα μεγάλα χείλη.
Τεχνικές χειρουργικής αντιμετώπισης της κολεϊκής υποπλασίας.
1) Μέθοδος Abbe-McIndoe: Η πιο συχνά χρησιμοποιούμενη τεχνική. Δημιουργείται μια κοιλότητα η οποία αφορίζεται από ένα μεταβαλλόμενου πάχους στρώμα δέρματος. Η σημαντικότερη επιπλοκή σχετίζεται με την τάση των πετάλων του δέρματος να συντήκονται, κλείνοντας την κοιλότητα. Η πρόληψη της κατάστασης αυτή επιτυγχάνεται με τη μετεγχειρητική εφαρμογή πιέσεως.
2) Παραλλαγές της μεθόδου Abbe-McIndoe: Η κοιλότητα καλύπτεται με δέρμα πλήρους πάχους, το οποίο έχει μικρότερη τάση σύντηξης, με άμνιο ή με μη βιολογικά υλικά, τα οποία σταδιακά αντικαθίστανται από φυσιολογικό κολεϊκό επιθήλιο.
3) Τεχνική Davydov: Η τεχνική αυτή χρησιμοποιεί περιτόναιο για να διαμορφώσει ένα λειτουργικό κόλπο.
4) Η μετάθεση σπλάγχων Baldwin και παραλλαγές: Ο κολεός δημιουργείται από μεταμοσχευμένο τμήμα του κόλου, το οποίο φράσσεται στο ένα άκρο και μεταφέρεται στην κατάλληλη θέση, δεχόμενο την απαραίτητη αιμάτωση. Αυτή είναι η πλέον επεμβατική τεχνική. Πιθανή επιπλοκή είναι η παρατεταμμένη παραγωγή βλέννας. Πλεονέκτημα της μεθόδου: η μικρότερη συστολή σε σχέση με τη μέθοδο Abbe- McIndoe.
5) Η κολεοπλαστική μέθοδος Williams Vulvo: Τα άκρα των μικρών χείλεων του αιδοίου ράβονται, δημιουργώντας μια εξωτερική, παρά εσωτερική επέκταση του κολεού. Ο άξονας της επέκτασης αυτής εμφανίζει διαφορετική γωνία απ’ ότι ο φυσιολογικός κόλπος. Ωστόσο η επέμβαση μπορεί να αναστραφεί. Μάλιστα υπάρχει αναφορά για αναστροφή της επέμβασης αφού επιμηκύνθηκε ο ήδη υπάρχων κόλπος μέσω της συνουσίας.
Τεχνικές της διαστολής μέσω πιέσεως: Σε μία γυναίκα που δεν έχει υποβληθεί σε χειρουργικη επέμβαση, η προσπάθεια που απαιτείται για τη δημιουργία κόλπου μέσω πιέσεως μπορεί να φαίνεται απωθητική. Ωστόσο πρέπει να γίνει κατανοητό ότι οι δυσκολίες της συγκεκριμένης θεραπευτικής επιλογής είναι πολύ μικρότερες από τις συνέπειες της συμβατικής χειρουργικής θεραπείας.
1) Mέθοδος Frank: Η διαδικασία αυτή, που πήρε το όνομά της από τον ιατρό που την εισήγαγε, πραγματοποιείται από την κοπέλα. Συσκευές με σχήμα στρογγυλεμμένης ράβδου τοποθετούνται στην είσοδο του κόλπου και εφαρμόζεται ελαφρά πίεση (αρκετή να προκαλέσει ήπια δυσφορία). Αυτό γίνεται δυο φορές τη μέρα, για εικοσι έως τριάντα λεπτά τη φορά. Η διάρκεια της θεραπείας ποικίλει από ένα μήνα έως ένα έτος. Η στοματική χορήγηση οιστρογόνων, καθώς και η τοπική χρήση κρεμών που περιέχουν οιστρογόνα μπορούν να συντελέσουν στο επιθυμητό αποτέλεσμα.
Η επιτυχία της μεθόδου προϋποθέτει την καθημερινή εφαρμογή της και την υπέρβαση όποιων αναστολών από μέρους της κοπέλας. Η επικοινωνία με άτομα τα οποία έχουν ωφεληθεί από τη θεραπεία μπορεί να στηρίξει ψυχολογικά τους πάσχοντες που αντιμετωπίζουν τέτοιου είδους προβλήματα.
Ένας μεγάλος αριθμός AIS γυναικών έχει ωφεληθεί από τη χρήση κρέμας με οιστρογόνα. Οδηγεί σε λίπανση του κολεού και διευκολύνει τη χρήση των διαστολέων. Η χορήγηση HRT στη συστηματική κυκλοφορία δεν έχει πάντα τα επιθυμητά αποτελέσματα (αντιμετώπιση της ξηρότητας, της ατροφίας ή της συρρίκνωσης του ιστού) και η χρήση οιστρογόνων συχνά κρίνεται απαραίτητη για τη βελτίωση της κατάστασης του κολπικού επιθηλίου. Τα οιστρογόνα είναι διαθέσιμα με τη μορφή κρεμών (π.χ. Ortho- Dienoestrol, Ovestin, Premarin), χαπιών (π.χ. Vagifem) ή κολπικού δακτυλίου (π.χ. Estring), ο οποίος απελευθερώνει τοπικά οιστραδιόλη για περισσότερο από τρεις μήνες.
Οι συσκευές που αρχικά χρησιμοποιήθηκαν για τη μέθοδο Frank ήταν γυάλινοι ή πλαστικοί δοκιμαστικοί σωλήνες. Αργότερα σχεδιάστηκαν κατάλληλες πλαστικές συσκευές. Μάλιστα, ο Ingam κατασκεύασε μια συσκευή που εφαρμόζει τη θεραπεία, ενώ το άτομο που το χρησιμοποιεί είναι ντυμμένο και κάθεται. Η πίεση εφαρμόζεται στη βάση της συσκευής από το κάθισμα. Η επινόηση αυτή επιτρέπει την ταυτόχρονη με τη θεραπεία διενέργεια καθιστικών εργασιών (π.χ. μελέτη).
2) Διαρκής πίεση (μέθοδος Vecchietti, 1965): Η πίεση εφαρμόζεται στον κόλπο μέσω μιας μικρής πλαστικής σφαίρας, διαμέσου της οποίας πλέκονται ράμματα ή κλωστές. Οι κλωστές φέρονται εντός της κοιλότητας του υπογαστρίου και καταλήγουν σε μια συσκευή έλξης που τοποθετείται στο υπογάστριο. Ο κόλπος δε διαμορφώνεται κατά τη διάρκεια της χειρουργικής επέμβασης (με την οποία τοποθετούνται τα τμήματα της συσκευής), αλλά κατά τη διάρκεια της ανάρρωσης μέσω της έλξης των νημάτων. Η θεραπεία διαρκεί από επτά έως δέκα μέρες, κατά την διάρκεια των οποίων ο κόλπος επιμηκύνεται στα 8-12 εκατοστά, αυξάνοντας βαθμιαία την τάση των νημάτων. Συνουσία μπορεί να πραγματοποιηθεί έπειτα από τρεις έως πέντε εβδομάδες. Η μέθοδος Vecchietti είναι ιδιαίτερα χρήσιμη στις περιπτώσεις που η μέθοδος Frank αποτυγχάνει, οδηγεί σε αυξημένη δυσφορία ή έχει πτωχά αποτελέσματα. Τα πλεονεκτήματά της σε σχέση με την προηγούμενη στρατηγική θεραπείας είναι πιο εμφανή όταν ο κολεός είναι ιδιαίτερα βραχύς.
3. Θεραπεία ορμονικής υποκατάστασης/Αντιμετώπιση οστεοπόρωσης
Όταν οι όρχεις αφαιρεθούν μετά την εφηβεία στις AIS γυναίκες, κρίνεται αναγκαία η μακροχρόνια χορήγηση ορμονών ώστε να αποφευχθούν τα συμπτώματα εμμηνόπαυσης και να προστατευθεί ο σκελετός από την οστεοπόρωση. Η Εθνική Ένωση Οστεοπόρωσης της Μεγάλης Βρεττανίας θέτει ως ελάχιστο όριο για τη διατήρηση της οστικής μάζας τα 0,625mg οιστρογόνων (π.χ. Premarin) ή τα 2mg οιστραδιόλης per os ή τα 50μg οιστραδιόλης με τη μορφή εμπλάστρου. Στην περίπτωση που οι όρχεις έχουν αφαιρεθεί στην παιδική ζωή, η θεραπεία αρχίζει στην ηλικία των 10 ή 11 ετών, με στόχο την έναρξη της εφηβείας.
Υπάρχουν πέντε τρόποι λήψης ορμονών: 1) per os 2) διαδερμικά 3) με εμφύτευση κάτω από το δέρμα 4) με ένεση 5) με εφαρμογή κρέμας στον κόλπο. Η συνιστώμενη δόση οιστρογόνων που χορηγούν διαδερματικά είναι μικρότερη από αυτή των οιστρογόνων που χορηγούνται από το στόμα, καθώς η απορρόφηση από το δέρμα παρακάμπτει το στάδιο της ηπατικής επεξεργασίας, όπου ένα μεγάλο μέρος των ορμονών που χορηγούνται στοματικά μεταβολίζεται. Οι κρέμες οιστρογόνων χρησιμοποιούνται τοπικά για να ανακουφίσουν από τοπικά συμπτώματα.
Όσον αφορά τις ουσίες που περιλαμβάνονται στην θεραπεία με χορήγηση οιστρογόνων, διακρίνουμε πέντε κύριες κατηγορίες:
- συζευγμένα οιστρογόνα
- oestradiol valerates- συνθετικά αντίγραφα φυτικών οιστρογόνων
- φυτο-οιστρογόνα
- SERM-like χημικές ενώσεις
Η χορηγούμενη δόση αντικατοπτρίζει την ισορροπία ανάμεσα στην ανάγκη καταπολέμησης των εμμηνοπαυσιακών συμπτωμάτων και της μυοκαρδιοπάθειας, και στην προφύλαξη από τον καρκίνο του στήθους. Οι γυναίκες που πάσχουν από AIS είναι αναγκασμένες να λαμβάνουν τη θεραπεία ορμονικής υποκατάστασης για μεγάλο χρονικό διάστημα. Δεν υπάρχουν στοιχεία σχετικά με τους κινδύνους που περικλείει η συνεχής χορήγηση οιστρογόνων.
Οι περισσότεροι συνδυασμοί φαρμάκων που έχουν κατοχυρωθεί ως θεραπείες ορμονικής υποκατάστασης είναι διαθέσιμοι μόνο με ιατρική συνταγή. Προϊόντα που περιέχουν φυτο-οιστρογόνα πωλούνται σε καταστήματα που πωλούν «υγιεινές τροφές». Ωστόσο η περιεκτικότητά τους στις ενώσεις αυτές είναι πολύ χαμηλή, σχεδόν αμελητέα. Υπάρχουν δυο κατηγορίες υποδοχέων των οιστρογόνων. Τα οιστρογόνα και τα oestradiol valerates δρουν πάνω στον εγκεφαλικού τύπου υποδοχέα, ενώ τα φυτο-οιστρογόνα πάνω στον τύπο υποδοχέα που εντοπίζεται στα οστά.
Ο όρος SERM σημαίνει επιλεκτικοί τροποποιητές των υποδοχέων των οιστρογόνων(selective oestrogen receptor modulators). Αυτές οι ουσίες έχουν οιστρογονική δράση σε ορισμένους ιστούς, χωρίς να έχουν οιστρογονική δράση σε άλλους ιστούς, που επίσης επηρεάζονται από τα οιστρογόνα. Η κυριότερη εφαρμογή τους αφορά την προστασία από την οστεοπόρωση, χωρίς ταυτόχρονη αύξηση του κινδύνου εμφάνισης καρκίνου του μαστού. Χαρακτηριστικό παράδειγμα αποτελεί το Raloxifene. Προστατεύει το σκελετό από την οστεοπόρωση, χωρίς να ενεργοποιεί το μαστικό ιστό. Το κυριότερο μειονέκτημά του είναι το ότι δεν ανακουφίζει από όλα τα εμμηνοπαυσιακά συμπτώματα, άρα δεν ανήκει στις ουσίες που χρησιμοποιούνται ως ορμονική θεραπεία υποκατάστασης. Το Tibolone είναι μια ουσία με οιστρογονική, ελαφρά ανδρογονική και ελαφρά προγεστερονική δράση. Ανήκει στα HRT φάρμακα. Αρχικά χρησιμοποιήθηκε για την αντιμετώπιση της οστεοπόρωσης. Έχει αποδειχθεί ότι η δράση του στο μαστικό ιστό είναι πολύ ασθενέστερη από αυτή άλλων HRTs.
Υπάρχει σκεπτικισμός σχετικά με το αν οι AIS γυναίκες χρειάζονται την προγεστερόνη, αν και δεν έχουν μήτρα (η μείωση του κινδύνου εμφάνισης καρκίνου της μήτρας είναι ο κύριος λόγος ενσωμάτωσης της προγεστερόνης στην ορμονική θεραπεία υποκατάστασης). Δεν είναι ακόμα γνωστό αν υπάρχουν υποδοχείς της προγεστερόνης σε άλλα μέρη του σώματος. Είναι πάντως πιθανό η ορμόνη να δρα και σε άλλους ιστούς εκτός από τη μήτρα. Είναι ήδη γνωστό ότι επηρεάζει τη λειτουργία του εγκεφάλου, δρώντας ως ελαφρύ αναισθητικό.
Η προγεστερόνη είναι διαθέσιμη μέσω του διαδικτύου (με τη μορφή κρέμας), ενώ πωλείται και σε ορισμένα καταστήματα «υγιεινών τροφών».
Τα τελευταία χρόνια έχει προταθεί και η ενσωμάτωση της τεστοστερόνης στις θεραπείες ορμονικής υποκατάστασης, με σκοπό την αύξηση της σεξουαλικής επιθυμίας και τη βελτίωση της κατάστασης της υγείας των ΧΧ γυναικών. ΄Ηδη στις ΗΠΑ κυκλοφορεί το σκεύασμα Estratest, το οποίο χρησιμοποιείται ως HRT και περιέχει τεστοστερόνη. Τα πρώτα αποτελέσματα από τη χρήση του σε μεγάλο αριθμό ασθενών είναι θετικά. Το αν οι γυναίκες με CAIS μπορούν να ωφεληθούν από τη χορήγηση τεστοστερόνης δεν είναι διευκρινισμένο. Η τεστοστερόνη μέσα στο σ’ωμα μπορεί να μετατραπεί σε οιστρογόνα. Άρα, τα θετικά αποτελέσματα που παρατηρήθηκαν μπορεί να είναι αποτέλεσμα της αύξησης της συγκέντρωσης των οιστρογόνων στο αίμα. Ωστόσο υπάρχουν στοιχεία που αποδεικνύουν τη δράση της τεστοστερόνης στον εγκέφαλο (βελτίωση διάθεσης), ενώ είναι πιθανό το σώμα να ανταποκρίνεται θετικά όχι χάρι στα επίπεδα των ορμονών στο αίμα, αλλά στη μετατροπή της τεστοστερόνης σε οιστρογόνα. Η τεστοστερόνη μπορεί να χορηγηθεί per os, ενδομυϊκά ή με τη χρήση εμπλάστρων.
Εκτός από την επιλογή της θεραπείας ορμονικής υποκατάστασης, η οστεοπόρωση μπορεί να αντιμετωπιστεί με τη χρήση bisphosphonates, μιας ομάδας συνθετικών μορίων που δρουν σαν τσιμέντο, φράσσοντας τους πόρους που δημιουργούνται στα οστά και επιτρέποντας την δημιουργία νέου οστού. Ταυτόχρονα προλαμβάνουν την διάλυση του οστού.
Υπάρχουν δυο γενιές του συγκεκριμένου φαρμάκου. Η παλαιότερη, γνωστή ως Etidronate, και η νεώτερη, γνωστή ως Fosamax. Πολλοί ενδοκρινολόγοι δεν τα συνιστούν σε νέους ασθενείς, αλλά τα χρησιμοποιούν ως τελευταία επιλογή σε άτομα με οστεοπόρωση στα οποία η θεραπεία ορμονικής υποκατάστασης δεν έχει επιτύχει ή δε μπορεί να εφαρμοστεί.
Συσχετισμός ανάμεσα σε AIS και οστεοπενία σπάνια αναφερόταν μέχρι πρόσφατα, όταν ιατρική μελέτη έδωσε για πρώτη φορά στοιχεία που σχετίζουν την έλλειψη ευαισθησίας στα ανδρογόνα με τη χαμηλή οστική πυκνότητα. Έχει ήδη γίνει αποδεκτό ότι τα οιστρογόνα συμβάλλουν καίρια στην ανάπτυξη και τη διατήρηση της οστικής μάζας, αλλά υπάρχουν ενδείξεις ότι η χορήγησή τους σε ασθενείς με ΑIS και χαμηλή οστική μάζα δεν έχει τα αναμενόμενα αποτελέσματα, επειδή απαιτείται και η ύπαρξη των ανδρογόνων.
Όσο διατηρούν τους όρχεις τους, τα άτομα με AIS παράγουν τα δικά τους οιστρογόνα. Ωστόσο η ποσότητά τους είναι χαμηλότερη από αυτή των ΧΧ γυναικών. Έτσι, ενώ είναι επαρκή για να πυροδοτήσουν την εφηβική έκρηξη της σωματικής ανάπτυξης και τη διαμόρφωση γυναικείου στήθους, πιθανότατα δεν επαρκούν για την απόκτηση επαρκούς οστικής πυκνότητας. Το γεγονός αυτό, σε συνδυασμό με την έλλειψη της τεστοστερόνης οδηγεί τα άτομα που διατηρούν τους όρχεις μέχρι το τέλος της εφηβείας –και των οποίων τα επίπεδα των οιστρογόνων δεν έχουν φτάσει στα αναγκαία υψηλά επίπεδα- να έχουν αυξημένη πιθανότητα εμφάνισης οστεοπενίας. Το ίδιο ισχύει και για τους πάσχοντες που δεν ακολουθούν πιστά την θεραπεία ορμονικής υποκατάστασης έπειτα από γοναδεκτομή. Αυτό το ελάττωμα των οστών, αφού εμφανιστεί, δε θεραπεύεται με την ορμονική θεραπεία και τους παράγοντες που αποτρέπουν την επαναρρόφηση του οστού, οδηγώντας σε αυξημένο κίνδυνο για κατάγματα.
Η θεραπεία ορμονικής υποκατάστασης πρέπει να διενεργείται με ιδιαίτερη προσοχή. Πράγματι, υπάρχει αναφορά σχετικά με γοναδεκτομημένη πάσχουσα από AIS στην οποία παρατηρήθηκε παύση της ανάπτυξής της έπειτα από την έναρξη HRT με Premarin (0,625mg/3 φορές εβδομαδιαίως), στην ηλικία των 10,3 ετών. Πιθανολογείται ότι θα έπρεπε να είχε χορηγηθεί αιθυνυλοιστραδιόλη σε δόση 0,005- 0,01mg ημερησίως. Με βάση μελέτες σε πάσχοντες από σύνδρομο Turner, η θεραπεία ορμονικής υποκατάστασης, ώστε να μην παρεμποδιστεί η εφηβική ανάπτυξη, πρέπει να αρχίσει στην οστική ηλικία των 11 ετών και δεν θα πρέπει να καθυστερηθεί (από την ελπίδα για μεγαλύτερο ύψος).
Σύμφωνα με ορισμένους ιατρούς η καλύτερη θεραπευτική στρατηγική στο AIS που έχει διαγνωστεί νωρίς στην παιδική ή βρεφική ηλικία έχει ως εξής: γοναδεκτομή ακριβώς πριν από την εφηβεία (11 έτη) και θεραπεία με χορήγηση οιστρογόνων. Παράλληλα, θα πρέπει να διενεργούνται συχνές μετρήσεις της οστικής πυκνότητας. Με τον τρόπο αυτό προλαμβάνεται η καρκινική εξαλλαγή των γονάδων και διατίθενται επαρκείς ποσότητες οιστρογόνων στην κρίσιμη περίοδο της έντονης ανάπτυξης του σκελετού.
Μια νεότερη στρατηγική αφορά τη χορήγηση οιστρογόνων από την ηλικία των 8 ή 9 ετών, ανεξάρτητα από το αν έχει γίνει η γοναδεκτομή. Βασίζεται στο ότι τα επίπεδα των οιστρογόνων στα XX κορίτσια είναι υψηλότερα από αυτά των αγοριών ακόμα και πριν από την εφηβεία, ενώ η παραγωγή τους αρχίζει να αυξάνεται στα 8 ή 9 έτη.
Με βάση μελέτες σε φορείς του μεταλλαγμένου γονιδίου, έχει αποδειχθεί ότι και αυτοί εμφανίζουν ελαφράς μορφής αντίσταση στα ανδρογόνα. Δεδομένου ότι το σύνδρομο θηλεοποιητικών όρχεων σχετίζεται με μειωμένη οστική πυκνότητα, έχει υποτεθεί ότι τα άτομα αυτά εμφανίζουν αυξημένη προδιάθεση για οστεοπόρωση και συστήνεται η διενέργεια τακτικών μετρήσεων οστικής πυκνότητας.





Εικ. 7: Σύγκριση οστού υγιούς ατόμου (αριστερα και στις 2 φωτ) με οστό πάσχοντος από οστεοπόρωση.
4. Γοναδεκτομή/Πρόληψη γοναδοβλαστώματος
Ως γοναδεκτομή ορίζεται η χειρουργική απομάκρυνση των γονάδων (στο AIS, των όρχεων). Διενεργείται ως μέτρο πρόληψης του γοναδοβλαστώματος, του καρκίνου των γονάδων.
Όσον αφορά τη χρονική στιγμή που πρέπει να εφαρμοστεί,υπάρχει διάσταση απόψεων. Μια μερίδα ιατρών προτείνει τη διενέργεια γοναδεκτομής νωρίς στην παιδική ηλικία. Υποστηρίζουν ότι με αυτό τον τρόπο απαλάσσουν τον πάσχοντα από το ψυχολογικό τραύμα που συνοδεύει τη γοναδεκτομή, αν αυτή γίνει σε μεγαλύτερη ηλικία. Ταυτόχρονα όμως καταστρατηγείται το δικαίωμα του ασθενή να γνωρίζει το ιστορικό του, την κατάσταση της υγείας του και σε ορισμένες περιπτώσεις να επιλέγει τη θεραπεία που θα ακολουθήσει.
Άλλοι υποστηρίζουν ότι η γοναδεκτομή πρέπει να καθυστερηθεί μέχρι την οριστική διαμόρφωση των δευτερευόντων χαρακτηριστικών του φύλλου. Άλλωστε η πιθανότητα καρκινικής εξαλλαγής είναι ελάχιστη μέχρι και την ηλικία των 20 ετών, ενώ οι όρχεις λειτουργούν και παράγουν αρκετά οιστρογόνα ώστε να διαμορφωθούν τα θηλυκά δευτερεύοντα χαρακτηριστικά του φύλου.
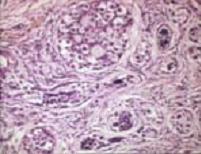

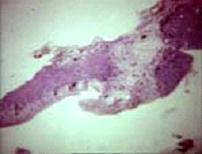


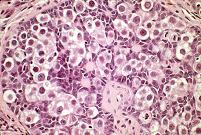

Eικ. 8: Ιστολογικές εικόνες γοναδοβλαστώματος.
H ΓΕΝΕΤΙΚΗ-ΜΟΡΙΑΚΗ ΒΑΣΗ ΤΟΥ ΣΥΝΔΡΟΜΟΥ ΘΗΛΕΟΠΟΙΗΤΙΚΩΝ ΟΡΧΕΩΝ
Το γονίδιο το οποίο είναι υπεύθυνο για τις διάφορες μορφές AIS έχει εντοπιστεί και ονομάζεται ar (androgen receptor). Το προϊόν αυτού του γονιδίου είναι ο υποδοχέας των ανδρογόνων, ο οποίος ανήκει στην υπεροικογένεια των εξαρτώμενων από προσδέτη μεταγραφικών παραγόντων. Στη συγκεκριμένη περίπτωση, ο προσδέτης είναι το ανδρογόνο τεστοστερόνη.
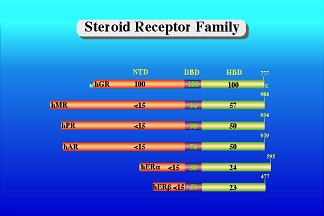



Εικ. 1: Η οικογένεια των υποδοχέων των στεροειδών
Η διαδικασία ενεργοποίησής το έχει ως εξής:
- η τεστοστερόνη διαχέεται μέσα στο κύτταρο
- η τεστοστερόνη συνδέεται με τον υποδοχέα, έχοντας ως αποτέλεσμα την απομάκρυνση των ανασταλτικών πρωτεϊνών από την πρωτεϊνη και την ενεργοποίηση της θέσης πρόσδεσης με το DNA.
- το σύμπλοκο διμερίζεται και συνδέεται με ειδική περιοχή του DNA, κοντά στα γονίδια στόχους.
- η αλληλεπίδραση του διμερούς με το γονίδιο στόχο οδηγεί στη ρύθμιση της μεταγραφής του γονιδίου.
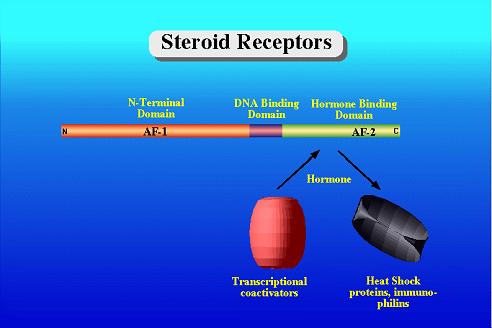

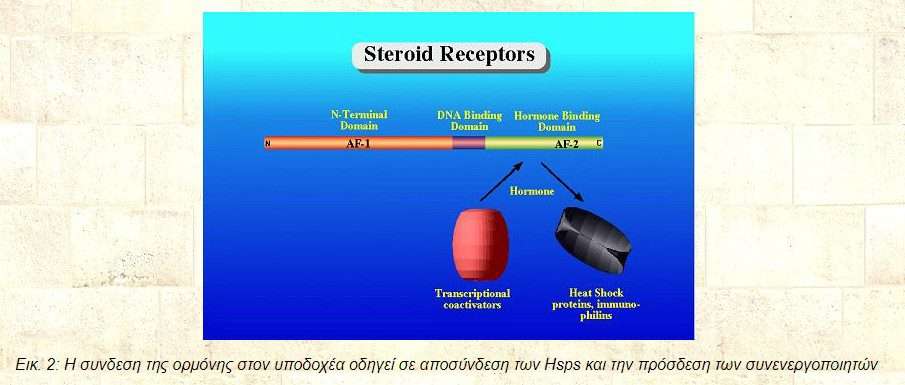

Εικ. 2: Η συνδεση της ορμόνης στον υποδοχέα οδηγεί σε αποσύνδεση των Hsps και την πρόσδεση των συνενεργοποιητών
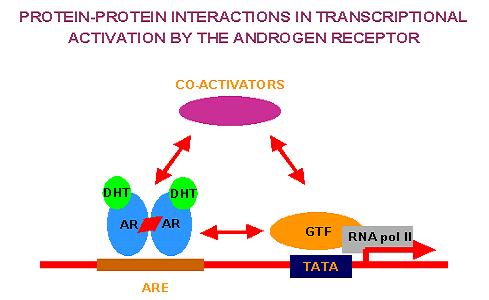

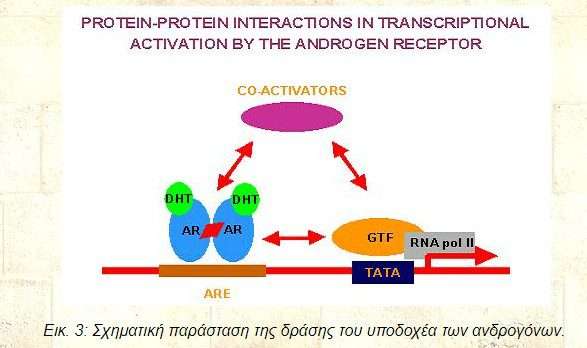

Εικ. 3: Σχηματική παράσταση της δράσης του υποδοχέα των ανδρογόνων.
Το φυσιολογικό γονίδιο εντοπίζεται στο χρωμόσωμα Χ, και ειδικότερα στη θέση Χq11-12. Έχει μέγεθος περίπου 90000 ζεύγη βάσεων και κλωνοποιήθηκε το 1988. Διαθέτει 8 εξώνια και οδηγεί σε σύνθεση πρωτεϊνης μεγέθους 919 αμινοξέων. Το εξώνιο 1 κωδικοποιεί το αμινοτελικό άκρο, το λιγότερο συντηρημένο τμήμα του μορίου, καθώς και το τμήμα που συνδέεται με τη μεταγραφική ενεργοποίηση. Το εξώνιο 2 κωδικοποιεί την περιοχή σύνδεσης με το DNA, η οποία αποτελείται από 2 μοτίβα δακτύλων ψευδαργύρου (zinc fingers), καθώς και την θέση σύνδεσης των 2 συμπλόκων για τη δημιουργία του ομοδιμερούς. Το 5’ άκρο του εξωνίου 4 κωδικοποιεί την περιοχή της αγκύλης και το σήμα πυρηνικού εντοπισμού. Τέλος, το 3’ άκρο του εξωνίου 4 και τα εξώνια 5 έως και 8 κωδικοποιούν την περιοχή πρόσδεσης του στεροειδούς.
Ο υποδοχέας των ανδρογόνων ανήκει στην υπεροικογένεια των πυρηνικών υποδοχέων και είναι ένας συνδετο-εξαρτώμενος μεταγραφικός παράγοντας με κυριότερους συνδέτες την τεστοστερόνη και την διυδροτεστοστερόνη. Διαθέτει τη βασική δομή των πυρηνικών υποδοχέων, με μία αμινοτελική ενεργοποιητική λειτουργία (ΑF-1), μια κεντρική περιοχή πρόσδεσης με το DNA (DBD), και μια καρβοξυτελική περιοχή σύνδεσης με τον συνδέτη (LBD). Έλλειψη της περιοχής LBD συνεπάγεται έναν μονίμως ενεργό υποδοχέα, με δραστικότητα ίση με τη μέγιστη δυνατή του πλήρους υποδοχέα, παρουσία συνδέτη. Το στοιχείο αυτό ήταν αρκετό για να αποδείξει τη φύση της λειτουργίας AF-1, ως δράση οφειλόμενης στη σύνδεση της τεστοστερόνης. Μια δεύτερη περιοχή ενεργοποίησης, γνωστή ως ΑF-2 έχει εντοπιστεί στον υποδοχέα των οιστρογόνων, μα μέχρι πρόσφατα δεν υπήρχαν στοιχεία που να υποστηρίζουν την ύπαρξη μιας τέτοιας περιοχής για τον υποδοχέα των ανδρογόνων. Από την άλλη μεριά, στην αμινοτελική περιοχή του υποδοχέα έχουν εντοπιστεί 2 άλλες περιοχές ενεργοποίησης, των οποίων η δράση εξαρτάται από την κατάσταση του μορίου. Ενώ απαιτείται ολόκληρη η αμινοτελική περιοχή για έναν πλήρως ενεργό υποδοχέα, ένας πυρήνας που συνεισφέρει στο 50% της συνολικής ενεργότητας, εντοπίζεται ανάμεσα στα αμινοξέα 101 και 360, και η περιοχή είναι γνωστή ως TAU1. Σε έλλειψη της LBD, μια άλλη περιοχή, η TAU5 (αμινοξέα 370 έως 494), συντελεί στην ενεργοποίηση.
Με την πρόσδεση του συνδέτη, ο υποδοχέας παίρνει μια μορφή που ευνοεί την απομάκρυνση των hsp πρωτεϊνών, το διμερισμό και την πρόσδεση στο DNA. Η μεταγραφική ενεργοποίηση προέρχεται από την ικανότητα του ενεργοποιημένου υποδοχέα να προσδένεται σε πρωτεϊνες του βασικού μεταγραφικού συμπλόκου, καθώς και σε συνενεργοποιητές . Οι συνενεργοποιητές αυτοί περιλαμβάνουν: τον γενικό συνενεργοποιητή,την CBP προσδένουσα πρωτεϊνη CREB, καθώς και τη συσχετιζόμενη πρωτεϊνη p300. Ταυτόχρονα περιλαμβάνονται τα σύμπλοκα πρωτεϊνών που σχετίζονται με τον υποδοχέα των θυροειδικών ορμονών (TRAP ή DRIP) και η οικογένεια των συνενεργοποιητών p160. H τελευταία κατηγορία περιλαμβάνει 3 πρωτεϊνες, μοριακού βάρους 160000 daltons η καθεμιά. Είναι ισχυρά ομόλογες, ωστόσο κωδικοποιούνται από διαφορετικά γονίδια, και είναι γνωστές με αρκετά διαφορετικά ονόματα, με συνηθέστερο το SRC1 (steroid receptor co-activator1), TIF2 (transcription intermediary factor2), AIB1 (amplified in breast cancer). Μάλλον δρουν με το να δραστηριοποιούν τις πρωτεϊνες CBP/p300, οι οποίες έχουν δραστικότητα ακετυλάσης των ιστονών, αλλάζοντας τη δομή της χρωματίνης και κάνοντάς την λιγότερο πυκνή και επιρρεπή στη μεταγραφή. Τα σύμπλοκα TRAP και DRIP μάλλον δρουν επιστρατεύοντας την RNApolymerase II. Οι συνενεργοποιητές αλληλεπιδρούν με τον πυρηνικό υποδοχέα μέσω της αμινοξικής αλληλουχίας LXXLL, με L τη λευκίνη και Χ οποιοδήποτε άλλο αμινοξύ. Άλλες πρωτεϊνες που αλληλεπιδρούν με τον υποδοχέα μέσω της ίδιας αλληλουχίας περιλαμβάνουν τις RIP140 (αποσιωπητής) και ARA70 (συνενεργοποιητής ειδικός για τον υποδοχέα των ανδρογόνων).
Κρυσταλλογραφικές μελέτες πάνων στον υποδοχέα των ανδρογόνων, με ή χωρίς τον συνδέτη του, απέδειξαν ότι αποτελείται από 11 ή 12 α-έλικες, που η πιο καρβοξυ-τελική από αυτές, η έλικα 12, αλλάζει διαμόρφωση παρουσία του συνδέτη, με αποτέλεσμα τη δημιουργία ενός υδρόφοβου θυλάκου, αποτελούμενου από τις έλικες 3,5 και 12, ο οποίος θα συνδεθεί με την αλληλουχία LXXLL των συνενεργοποιητών. Η δράση ΑF-2, που και αυτή εξαρτάται από το συνδέτη χαρτογραφήθηκε σε περιοχή της έλικας 12. Μεταβολές των τμημάτων των ελίκων που δημιουργούν τον υδρόφοβο θύλακο, καθώς και αλλοίωση του μοτίβου LXXLL, ενώ δεν επηρεάζουν την σύνδεση με την τεστοστερόνη, δεν επιτρέπουν την άψογη σύνδεση με τους συνενεργοποιητές.
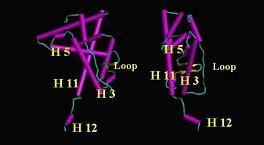

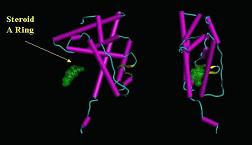

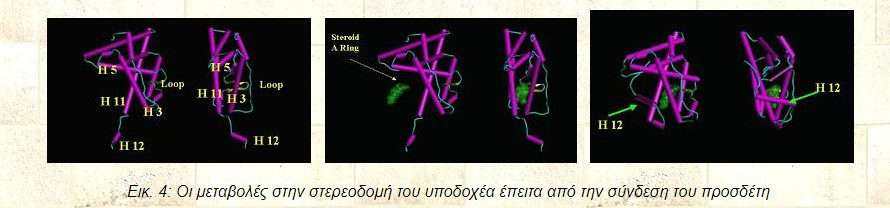

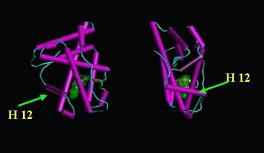

Εικ. 4: Οι μεταβολές στην στερεοδομή του υποδοχέα έπειτα από την σύνδεση του προσδέτη
Είναι χαρακτηριστικό το γεγονός ότι αν προκληθούν σημειακές μεταλλάξεις στην έλικα 12 (αμινοξέα 893-900) ελαττώνεται σημαντικά η ικανότητα πρόσδεσης των συνενεργοποιητών. Πειράματα έδειξαν ότι στη θέση 897 υπάρχει κατάλοιπο γλουταμικού οξέος, το οποίο γειτνιάζει με 2 ζεύγη υδρόφοβων αμινοξέων, ενώ έπειτα εντοπίζεται και δεύτερο αρνητικά φορτισμένο αμινοξύ (θέση 893, γλουταμικό οξύ). Μεταλλάξεις στο υδρόφοβο ζεύγος μεθειονίνη894-μεθειονίνη895 αδρανοποιούν το πρωτεϊνικό μόριο. Μια σημειακή μετάλλαξη (Ι898Τ) στο καρβοξυ-τελικό υδρόφοβο ζεύγος κατήργησε τη δραστικότητα ενός ενεργού υποδοχέα. Εν αντιθέσει, απεδείχθει ότι οι αρνητικά φορτισμένες θέσεις δεν είναι αναγκαίες για τη δραστικότητα τουι υποδοχέα. Η αμινοτελική περιοχή της έλικας 12, στην οποία εδράζεται η λειτουργία AF-2, καταλαμβάνεται από ένα κατάλοιπο προλίνης, το οποίο σχηματίζει πεπτιδικό δεσμό με ένα συντηρημένο κατάλοιπο φαινυλαλανίνης. Μετάλλαξη με αποτέλεσμα την μετατροπή της φαινυλαλανίνης σε αλανίνη απλά μείωσε την ικανότητα σύνδεσης του υποδοχέα σε χαμηλές συγκεντρώσεις προσδέτη.
Πειράματα με κύτταρα θηλαστικών και υποδοχείς χωρίς την αμινοτελική περιοχή ή με την LBD ενωμένη με μια ετερόλογη DBD δεν έδωσαν μετρήσιμη δραστικότητα της LBD του υποδοχέα, παρουσία προσδέτη και απουσία συνενεργοποιητών.
Η σύνδεση της DBD με το DNA γίνεται μέσω 2 μοτίβων zinc-finger. H περιοχή πρόσδεσης είναι γνωστή ως ARE (androgen response element). Η γενικότερη δομή των θέσεων πρόσδεσης των στεροειδών ορμονών στο γενετικό υλικό περιλαμβάνει σημεία σύνδεσης μήκους 6 βάσεων τοποθετημένων ως ανεστραμμένες ή απλές-όχι όμως απολύτως όμοιες- επαναλήψεις συγκεκριμένης αλληλουχίας. Χαρακτηριστικότερο παράδειγμα αποτελεί η GRE (glucocoricoid response element), με δομή GGTACAnnnTGTTCT. Οι επαναλήψεις διαχωρίζονται με ένα μικρότερο ή μεγαλύτερο αριθμό νουκλεοτιδίων (στην συγκεκριμένη περίπτωση 3).
Μέχρι σήμερα έχουν ανακαλυφθεί τρεις κατηγορίες ARE:
- θέσεις πρόσδεσης με παρόμοια δομή με της GRE, με δυο θέσεις πρόσδεσης που χωρίζονται από 3 νουκλεοτίδια.
- AREs που αποτελούνται από μία μονή θέση πρόσδεσης. Τέτοια είναι τα AREs των πρωτεϊνών probasin και της 20-kDalton cystatin-like. Ωστόσο, μια πρόσφατη εργασία απέδειξε ότι στο γονίδιο της probasin, η αλληλουχία 5’-GGTTCT-3’ αποτελεί θέση σύνδεσης του υποδοχέα των ανδρογόνων.
- AREs που αποτελούνται από επανάληψη μιας συγκεκριμένης αλληλουχίας. Ενδιαφέρον παράδειγμα αποτελεί η αλληλουχία 5’-GGAACGGAACA-3’. Στην πραγματικότητα πρόκειται για μια επανάληψη του μοτίβου 5’-GGAACG-3’, μόνο που η τελευταία γουανίνη έχει αντικατασταθεί από αδενίνη στη δεύτερη επανάληψη και η πρώτη γουανίνη απουσιάζει από τη δεύτερη επανάληψη.
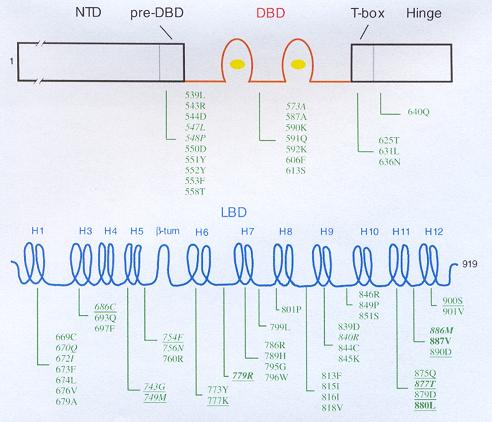


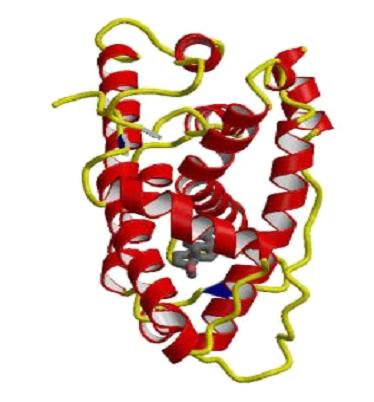
Εικ. 5: Δομή του υποδοχέα των ανδρογόνων
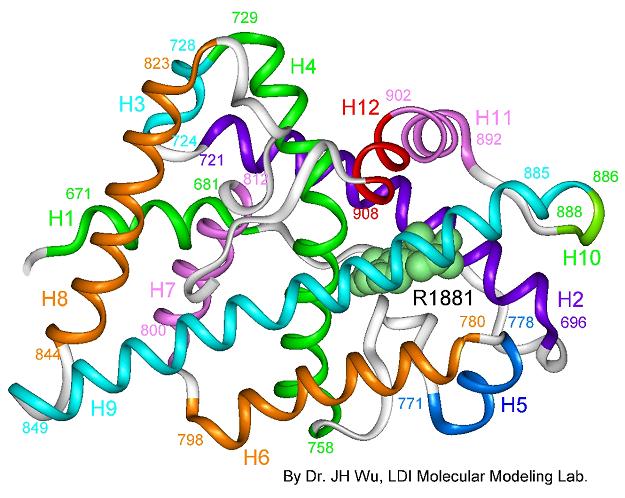

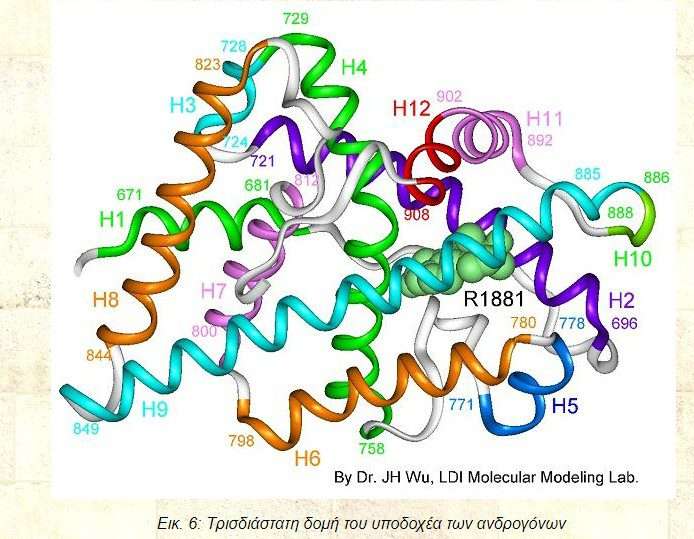

Εικ. 6: Τρισδιάστατη δομή του υποδοχέα των ανδρογόνων
Η γενετική βάση του συνδρόμου των θηλεοποιητικών όρχεων έχει γίνει αντικείμενο μελέτης πολλών ερευνητικών ομάδων ανά τον κόσμο. Άλλωστε, οι σοβαρές σωματικές και ψυχολογικές επιπτώσεις του στον πάσχοντα, καθώς και η ευρεία διακύμανση στην βαρύτητά του (γεγονός που υποδεικνύει ποικιλία μεταλλάξεων σε διάφορες θέσεις) το καθιστά ιδιαίτερα ελκυστικό στην εξιχνίαση των αλλοιώσεων και της μεταγραφικής ρύθμισής του.
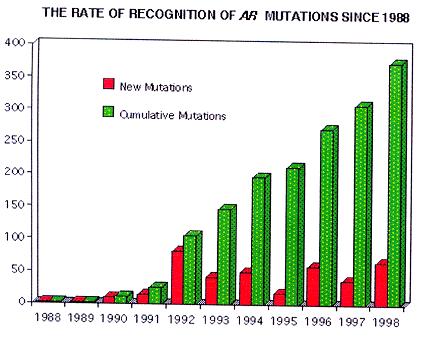

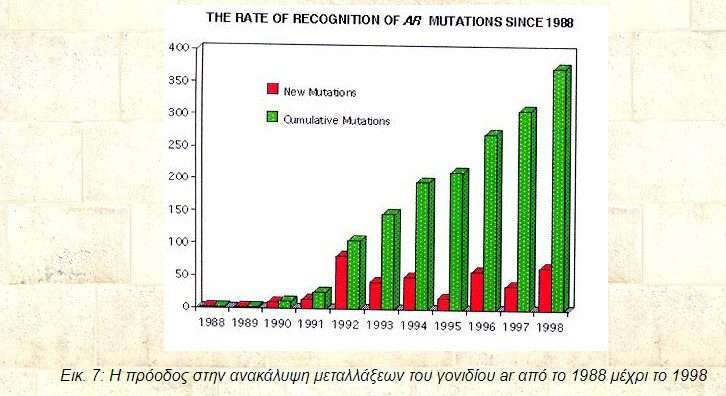

Εικ. 7: Η πρόοδος στην ανακάλυψη μεταλλάξεων του γονιδίου ar από το 1988 μέχρι το 1998
Από το 1988, όταν το γονίδιο κλωνοποιήθηκε, έχουν ανακαλυφθεί πληθώρα μεταλλάξεων του γονιδίου ar. Οι μεταλλάξεις αυτές αφορούν τόσο σημειακές μεταλλαγές, όσο και προσθήκες και ελλείψεις νουκλεοτιδίων. Ταυτόχρονα ανακαλύφθηκαν περιπτώσεις AIS που χαρακτηρίζονταν από την ολοκληρωτική έλλειψη και των δυο αντιγράφων του γονιδίου, καθώς και αλλοιώσεις σε μη-κωδικοποιούσες περιοχές (κυρίως σε ιντρόνια) οι οποίες επηρέαζαν την ποιότητα ή/και την ποσότητα της παραγόμενης πρωτεϊνης. Ο συσχετισμός των μεταλλάξεων του γονιδίου με τον καρκίνο του προστάτη, αναμένεται να αυξήσει ακόμα περισσότερο τις γνώσεις μας σχετικά με το ar και τη λειτουργία της πρωτεϊνης του.
Η μοριακή ανάλυση του γονιδίου σε μεγάλο αριθμό πασχόντων και φορέων οδήγησε στα εξής αποτελέσματα:
| Δομικές ανωμαλίες | Φαινότυπος | Αριθμός διαφορετικών μεταλλάξεων |
| Έλλειψη γονιδίου | CAIS | 3 |
| Μερική έλλειψη γονιδίου | CAIS | 8 |
| Μερική έλλειψη γονιδίου | MAIS | 1 |
| Έλλειψη 1-4 bp | CAIS | 6 |
| Ελλείψεις σε ιντρόνια | PAIS | 1 |
| Ελλείψεις σε θέσεις συρραφής | CAIS | 1 |
| Προσθήκη νουκλεοτιδίων | CAIS | 4 |
| Διπλασιασμοί | CAIS | 1 |
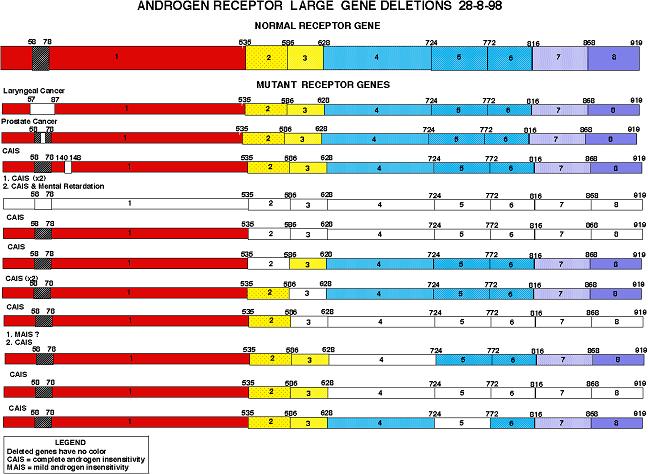

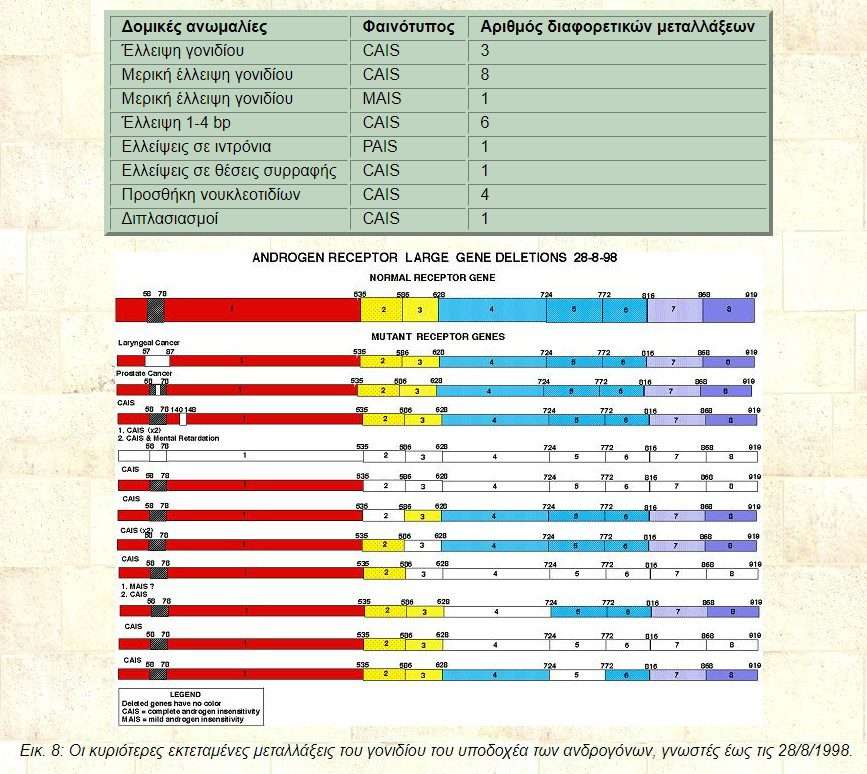

Εικ. 8: Οι κυριότερες εκτεταμένες μεταλλάξεις του γονιδίου του υποδοχέα των ανδρογόνων, γνωστές έως τις 28/8/1998.
| Σημειακές μεταλλάξεις | Φαινότυπος | Αριθμός διαφορετικών μεταλλάξεων |
| Αλλαγή αμινοξέος | CAIS | 134 |
| Αλλαγή αμινοξέος | PAIS | 104 |
| Αλλαγή αμινοξέος | MAIS | 10 |
| Αλλαγή αμινοξέος | ΥΓΙΗΣ | 4 |
| Πολλαπλές αλλαγές αμινοξέων | CAIS | 2 |
| Μεταλλάξεις σε θέσεις συρραφής | CAIS | 5 |
| Μεταλλάξεις σε θέσεις συρραφής | PAIS | 1 |
| Μετάλλαξη σε ιντρόνιο | CAIS | 1 |
| Πρόωρος τερματισμός | CAIS | 22 |
| Πρόωρος τερματισμός | PAIS | 1 |


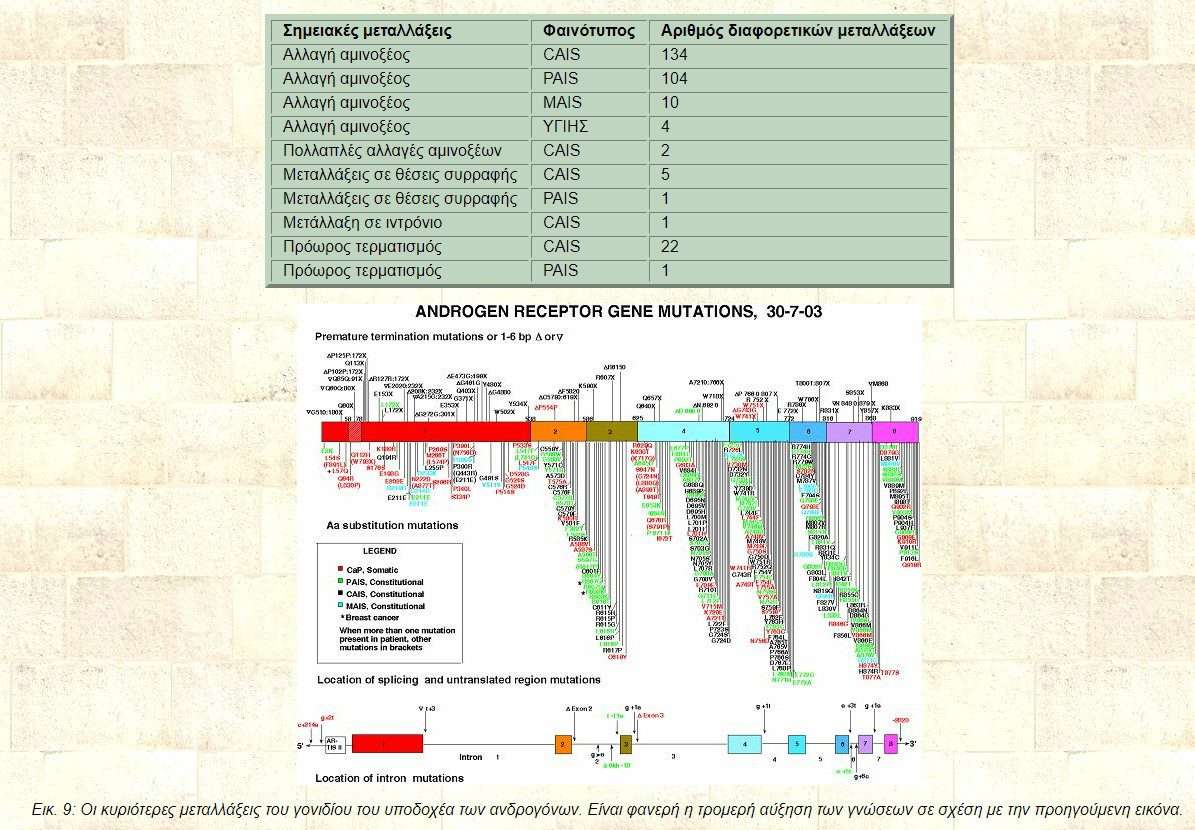

Εικ. 9: Οι κυριότερες μεταλλάξεις του γονιδίου του υποδοχέα των ανδρογόνων. Είναι φανερή η τρομερή αύξηση των γνώσεων σε σχέση με την προηγούμενη εικόνα.
Περαιτέρω, πιο αναλυτικές γενετικές μελέτες ασχολήθηκαν με το συσχετισμό των μεταλλάξεων και τη θέση των θιγόμενων περιοχών του γονιδίου. Έτσι λοιπόν, σε ένα σύνολο 83 συντηρημένων και 174 μη συντηρημένων αμινοξικών θέσεων στην περιοχή πρόσδεσης του στεροειδούς, ανακαλύφθηκαν αντίστοιχα 42 και 43 μεταλλάξεις. Είναι λοιπόν εμφανές ότι το ποσοστό των αμινοξικών παρεκκλίσεων σχετιζόμενων με διάφορες μορφές του AIS είναι υψηλότερο στις συντηρημένες αλληλουχίες του γονιδίου (51% έναντι μόλις 25%), αποτελώντας ταυτόχρονα το ήμισυ των εντοπισμένων μεταλλάξεων (48%) σε ένα σύνολο αμινοξικών θέσεων που αποτελούν το 32% της πρωτεϊνικής περιοχής.
Η ίδια ακριβώς εικόνα παρουσιάζεται και στις μεταλλάξεις τύπου missense και stop, οι οποίες οδηγούν σε πρόωρο τερματισμό της μετάφρασης. Η μερίδα του λέοντος εντοπίζεται στην συντηρημένη περιοχή σύνδεσης του στεροειδούς και σαφώς λιγότερες μεταλλάξεις στις υπόλοιπες, μη διατηρημένες περιοχές.
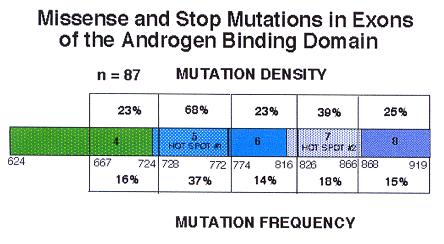

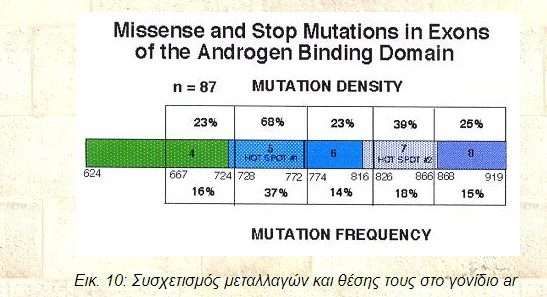

Εικ. 10: Συσχετισμός μεταλλαγών και θέσης τους στο γονίδιο ar
Τέλος, ακόμα πιο εξειδικευμένες αναλύσεις, έχοντας λάβει υπ όψη τους την στερεοδομή της πρωτεϊνης και τις λειτουργικές της περιοχές συσχέτισαν μεταλλάξεις με τον αντίκτυπό του στο μόριο του υποδοχέα των ανδρογόνων.
Ο φαινότυπος ΑΙS έχει συσχετιστεί με διπλασιασμό του εξωνίου 2.
Τέλος, ιδιαίτερο ενδιαφέρον παρουσιάζουν οι περιπτώσεις του συνδρόμου θηλεοποιητικών όρχεων οι οποίες σχετίζονται με αλλαγή στον αριθμό των επαναλήψεων του τρινουκλεοτιδίου (CAG)n στην κωδική περιοχή του γονιδίου. Στο φυσιολογικό γονίδιο ο αριθμός n ισούται με 17-26. Αντίθετα, στις παθολογικές καταστάσεις ο αριθμός αυτός είναι μόλις 8.
Εκτός όμως από την καθαρά γενετική βάση του συνδρόμου, η αλματώδης ανάπτυξη της προτεομικής συνετέλεσε στην ανακάλυψη μιας πληθώρας πρωτεϊνών που αλληλεπιδρούν με τον υποδοχέα των ανδρογόνων και είναι αναγκαίες για την ομαλή φυλετική διαφοροποίηση. Πιθανές μεταλλάξεις στα γονίδιά τους, μπορεί να οδηγήσουν σε μεταβολές της διαφοροποίησης και εμφάνιση φαινοτύπου ΑIS, χωρίς αλλοίωση του ar γονιδίου. Θα πρέπει τέλος να σημειωθεί ότι τα δεδομένα είναι πολύ πρόσφατα και πιθανόν να περιέχουν λάθη και σημεία που να χρειάζονται αποσαφήνιση. Ωστόσο η έρευνα σύντομα πρόκειται να μας δώσει τις οριστικές απαντήσεις.

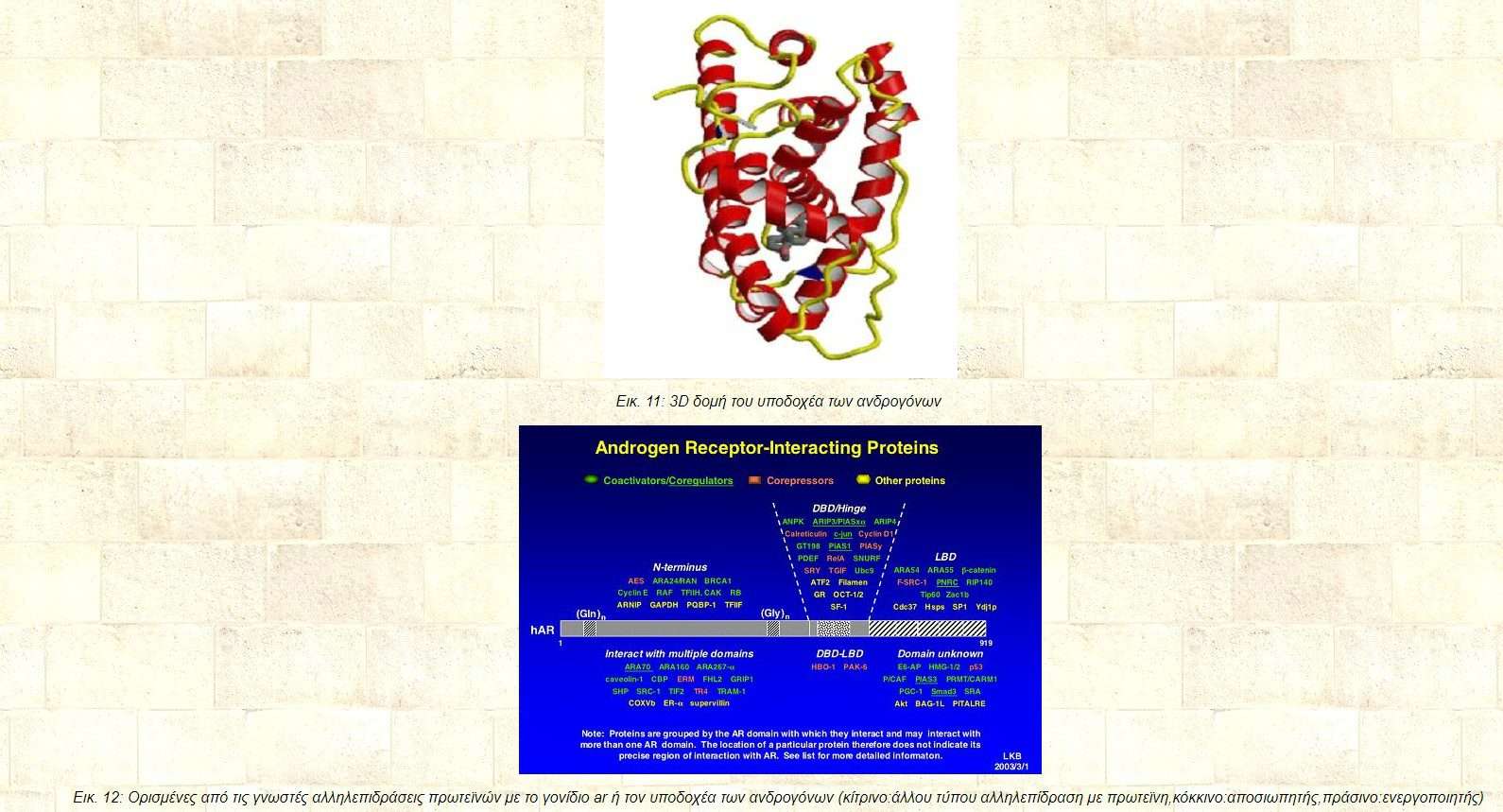

Εικ. 12: Ορισμένες από τις γνωστές αλληλεπιδράσεις πρωτεϊνών με το γονίδιο ar ή τον υποδοχέα των ανδρογόνων (κίτρινο:άλλου τύπου αλληλεπίδραση με πρωτεϊνη,κόκκινο:αποσιωπητής,πράσινο:ενεργοποιητής)
Εργασία που παρουσιάστηκε από φοιτητές
στα πλαίσια του κατ’επιλογήν μαθήματος της Πειραματικής Εμβρυολογίας
Υπεύθυνη μαθήματος : Ρωξάνη Αγγελοπούλου, Αναπληρώτρια Καθηγήτρια
Εργαστήριο Ιστολογίας και Εμβρυολογίας
Ιατρική Σχολή Πανεπιστημίου Αθηνών