Λοίμωξη με τον ιό των ανθρώπινων θηλωμάτων (HPV- human papillomavirus)
1. Τι είναι η HPV λοίμωξη
Ο ιός των ανθρωπίνων θηλωμάτων (HPV- Human Papilloma Virus) αποτελεί την πιο συχνή σεξουαλικά μεταδιδόμενη λοίμωξη σήμερα.
Τύποι του ιού
Υπάρχουν περισσότεροι από εκατό (100) τύποι του ιού και περισσότεροι από σαράντα (40) προσβάλλουν την πρωκτογεννητική περιοχή στη γυναίκα δηλαδή τον τράχηλο, τον κόλπο, το αιδοίο και τον πρωκτό, ενώ σπάνια μολύνουν άλλα επιθήλια ή ανατομικές περιοχές. Δεκαπέντε (15) περίπου τύποι έχουν χαρακτηριστεί ως ογκογόνοι και μπορούν δυνητικά να προκαλέσουν καρκίνο κυρίως στον τράχηλο της μήτρας αλλά και σε άλλες περιοχές του ανθρώπινου σώματος όπως είναι ο πρωκτός, το αιδοίο και η στοματοφαρυγγική κοιλότητα.
Χρόνος επώασης
Ο χρόνος επώασης (δηλαδή ο χρόνος από την είσοδο του ιού στον οργανισμό ως την εκδήλωση του) κυμαίνεται από 6 εβδομάδες έως και 8 μήνες. Στη λανθάνουσα μορφή το χρονικό διάστημα δηλαδή μεταξύ της μόλυνσης και της κλινικής εκδήλωσης της νόσου ανέρχεται μέχρι και 10 έτη.
Εκδήλωση της νόσου
Η μόλυνση από τους HPV τύπους δεν σημαίνει απαραίτητα και εκδήλωση της νόσου. Η εκδήλωση ή μη της λοίμωξης εξαρτάται από τη σχέση της ιογόνου δράσης-φορτίου του HPV τύπου και της ανοσολογικής απάντησης του οργανισμού.
Στην πλειοψηφία των περιπτώσεων, το ανοσολογικό σύστημα δεν επιτρέπει να αναπτυχθεί λοίμωξη. Έτσι εάν η μόλυνση προκληθεί από ογκογόνους τύπους HPV και δεν λειτουργήσει το ανοσοποιητικό, θα υπάρξει εμφάνιση προκαρκινικών αλλοιώσεων. Όταν μάλιστα συνυπάρχει πλημμελής άμυνα του οργανισμού και συνεπικουρούν και άλλοι παράγοντες (όπως π.χ. κάπνισμα, ανοσοκατασταλτικά φάρμακα) οι προκαρκινικές αλλοιώσεις εξελίσσονται σε καρκίνο.
Λοιμώξεις με τύπους υψηλού κινδύνου
Αν και δεν είναι σαφές ποιό ακριβώς είναι το όριο της κλινικά σημαντικά επίμονης λοίμωξης, φαίνεται ότι οι λοιμώξεις που διαρκούν περισσότερο από δύο (2) χρόνια αντιπροσωπεύουν τις περιπτώσεις υψηλού κινδύνου. Οι λοιμώξεις με τύπους υψηλού κινδύνου (περίπου 10% των λοιμώξεων) που επιμένουν για χρόνια αποτελεί την κύρια ομάδα κινδύνου για ανάπτυξη προκαρκινικής αλλοίωσης. Επίμονη χαρακτηρίζεται η λοίμωξη όταν ανιχνεύεται σε δύο ή περισσότερες επισκέψεις στον γυναικολόγο (περισσότερο από διετία).
Σε μελέτη νέων φοιτητριών από τις Η.Π.Α., όπου λόγω ηλικίας η επίπτωση της HPV είναι μέγιστη, περίπου 70% των νέων λοιμώξεων είχαν εξαφανιστεί μέσα σε 12 μήνες και 80% μέσα σε 18 μήνες. Λοιμώξεις με τύπους υψηλού κινδύνου τείνουν να διαρκούν περισσότερο από εκείνες με χαμηλού κινδύνου στελέχη, ενώ πλέον επίμονη αναδεικνύεται συνήθως η λοίμωξη από HPV 16.
2. Ταξινόμηση της HPV λοίμωξης
Οι HPV γονότυποι διαφέρουν ως προς την ικανότητα τους να προκαλούν ογκογόνο μετασχηματισμό. Με βάση αυτό το κριτήριο διακρίνονται σε:
- Τύπους HPV χαμηλού κινδύνου (low risk) όπως HPV 6,11,42,43,44,54 κ.α., οι οποίοι ανιχνεύονται κυρίως στα εξωφυτικά οξυτενή κονδυλώματα (condylomata acuminata), σε επίπεδα κονδυλώματα (condyloma planum) και σε ενδοεπιθηλιακές αλλοιώσεις του πλακώδους επιθηλίου (LSIL).
- Τύπους HPV υψηλού κινδύνου (high risk) όπως HPV 16,18,26,45,56,58 κ.α., οι οποίοι ανιχνεύονται σε υψηλού βαθμού ενδοεπιθηλιακές αλλοιώσεις (HSIL) καθώς και στην πλειονότητα των διηθητικών καρκινωμάτων.
3. Παράγοντες κινδύνου για λοίμωξη με HPV
Όποιος έχει ή είχε στο παρελθόν σεξουαλική επαφή είναι δυνητικά σε κίνδυνο. Είναι τόσο κοινή λοίμωξη που σχεδόν όλοι οι σεξουαλικά ενεργοί άνδρες και γυναίκες πέρασαν την HPV λοίμωξη σε κάποιο σημείο της ζωής τους. Αυτό ισχύει ακόμα και για άτομα που είχαν ένα μόνο σεξουαλικό σύντροφο στη ζωή τους.
Από μελέτη που έγινε στις Η.Π.Α. φάνηκε ότι η πιθανότητα μιας νέας γυναίκας να μολυνθεί από HPV είναι υψηλότερη σε εκείνες που καταναλώνουν αλκοόλ περισσότερες από τέσσερις φορές το μήνα και έχουν τακτικές (τουλάχιστον 2-6/εβδομάδα) σεξουαλικές επαφές και αυξάνει ανάλογα με τον αριθμό των πρόσφατων σεξουαλικών συντρόφων αλλά και ανάλογα με τον αριθμό των σεξουαλικών συντρόφων που είχε στο παρελθόν ο σύντροφος τους.
4. Παράγοντες κινδύνου για λοίμωξη με HPV
Πιο συχνά η λοίμωξη μεταδίδεται με την σεξουαλική επαφή. Η HPV λοίμωξη μπορεί να μεταδοθεί και με το στοματικό σεξ αλλά και με την επαφή των γεννητικών οργάνων και μόνο. Ένα άτομο μπορεί να έχει HPV λοίμωξη χωρίς σημεία και συμπτώματα ακόμα και χρόνια μετά όπου είχε επαφή με κάποιο μολυσμένο άτομο. Είναι επίσης πιθανό να έχει περισσότερους από έναν HPV τύπους.
Η μετάδοση γίνεται λόγω εγκατάστασης του ιού σε τραυματισμένο επιθήλιο. Συχνά σημεία εντόπισης στις γυναίκες είναι ο οπίσθιος θόλος του κόλπου, ο τράχηλος (ζώνη μετάπτωσης), ενώ στους άντρες πρωταρχικά σημεία εντόπισης είναι ο χαλινός, η στεφάνη και το έσω πέταλο της ακροποσθίας.
Έτσι, οι διάφοροι τύποι του ιού μεταδίδονται με την τριβή προσβεβλημένου επιθηλίου με επιθήλιο και ενώ τα προφυλακτικά μπορούν να μειώσουν τον κίνδυνο λοίμωξης από τον ιό δεν προστατεύουν πλήρως.
5. Ηλικία της γυναίκας και συσχέτιση με την HPV λοίμωξη
Ο κίνδυνος απόκτησης νέας λοίμωξης κορυφώνεται στην ηλικία των 20 ετών περίπου, εν συνεχεία μειώνεται μέχρι την ηλικία των 35 ετών, παρουσιάζει μικρή αύξηση ως την ηλικία των 45 ετών και ακολουθεί στη συνέχεια σταθερά πτωτική πορεία.
Ο συνολικός κίνδυνος εμφάνισης νέας λοίμωξης εντός ενός έτους υπολογίστηκε από μελέτες σε 17% για την ομάδα 15-19 ετών, 9% για την ομάδα 20-24 ετών, 4% για γυναίκες 30-44 ετών και 1% για γυναίκες άνω των 45 ετών.
6. Τι θέματα υγείας προκαλεί η HPV λοίμωξη
Η πλειονότητα (90%) των HPV λοιμώξεων φεύγουν σε διάστημα διετίας αλλά κάποιες φορές επιμένουν και προκαλούν:
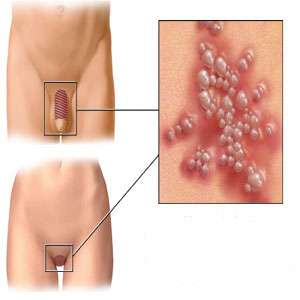
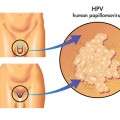
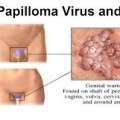
Α. Κονδυλώματα
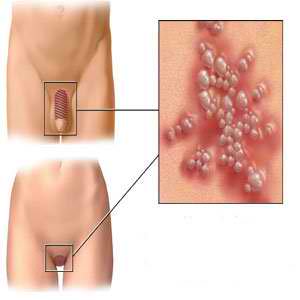

Ποια είναι τα συμπτώματα των κονδυλωμάτων;
Μερικοί μόνο τύποι HPV προκαλούν κονδυλώματα στα γεννητικά όργανα. Άλλοι πάλι τύποι μπορεί να προκαλέσουν αλλαγές στα κύτταρα των επιφανειακών στιβάδων του δέρματος (μυρμηγκίες) ή του βλεννογόνου (τράχηλος της μήτρας).
Με τι μοιάζουν τα κονδυλώματα;
Τα κονδυλώματα εμφανίζονται ως προεξοχές του δέρματος με αλλαγή της αρχιτεκτονικής του. Μπορεί να είναι μονήρη ή πολλαπλά και να μοιάζουν με μικρά σπυράκια ή το συχνότερο με μικροσκοπικό κουνουπίδι. Τις περισσότερες φορές έχουν το χρώμα του δέρματος, αλλά μπορεί να είναι και λίγο λευκότερα. Πολλές φορές, όταν το μέγεθος των κονδυλωμάτων είναι πολύ μικρό, δεν φαίνονται με γυμνό μάτι και ονομάζονται «υποκλινικά». Στις περιπτώσεις αυτές οι πάσχοντες μπορεί να μην γνωρίζουν καν ότι φέρουν τον HPV.
Οι τύποι του ιού που προκαλούν κονδυλώματα δεν σχετίζονται με τον καρκίνο και είναι ουσιαστικά αβλαβείς. Η παρουσία τους απλά υποδηλώνει την λοίμωξη από τον ιό.
Που μπορούν να εμφανιστούν τα κονδυλώματα;
Κονδυλώματα μπορούν να εμφανιστούν στις γυναίκες στο αιδοίο, στον κόλπο, στην περιπρωκτική χώρα, στη βουβωνική χώρα και στον τράχηλο της μήτρας (πιο σπάνια). Στους άντρες στο πέος, στο όσχεο, στην περιπρωκτική χώρα, στη βουβωνική χώρα.
Πόσο συχνά μπορούν να υποτροπιάσουν τα κονδυλώματα;
Πολλοί ασθενείς προσβάλλονται μόνο μια φορά, μα σε κάποιους εμφανίζονται συχνές υποτροπές.
Ο ιός θεωρείται ενεργός όταν τα κονδυλώματα είναι παρόντα. Όταν δεν υπάρχουν κονδυλώματα, θεωρούμε πως ο ιός βρίσκεται σε λανθάνουσα φάση στα κύτταρα του δέρματος και ότι δεν μπορεί να μεταδοθεί.
Τις περισσότερες φορές το ανοσοποιητικό μας σύστημα αντιμετωπίζει τον ιό ή τον καθιστά αδρανή για μεγάλα χρονικά διαστήματα. Είναι πολύ δύσκολο να πει κανείς πότε μεταδόθηκε ο ιός, γιατί τα κονδυλώματα μπορεί να εμφανιστούν σε διάστημα μιας εβδομάδας, μερικών μηνών ή ακόμη και ποτέ μετά από επαφή με άτομο το οποίο είναι φορέας του ιού.
Πώς αντιμετωπίζονται τα κονδυλώματα;
Ενώ δεν υπάρχει καμία ιατρική θεραπεία για την εκρίζωση του HPV, υπάρχουν επιλογές αντιμετώπισης των συμπτωμάτων του. Ο στόχος οποιασδήποτε θεραπείας είναι να αφαιρεθούν τα κονδυλώματα για να φύγουν τα ενοχλητικά συμπτώματα.
Μερικές θεραπείες γίνονται στο ιατρείο (καυτηριασμός, laser) και άλλες είναι κρέμες που μπορούν να χρησιμοποιηθούν στο σπίτι για πολλές εβδομάδες.
Β. Καρκίνο Τραχήλου Μήτρας
HPV και καρκίνος του τραχήλου της μήτρας
Όταν μια γυναίκα πηγαίνει στον γυναικολόγο της για το τεστ Pap (Παπανικολάου), το κάνει για να σιγουρευτεί ότι δεν υπάρχει καμία ανωμαλία ή προκαρκινική αλλαγή. Εάν τα αποτελέσματα του τεστ παρουσιάζουν κυτταρικές αλλαγές, αυτές συνήθως οφείλονται στον HPV. Κάθε γυναίκα με HPV λοίμωξη δεν σημαίνει ότι θα πάθει καρκίνο. Σημαίνει ότι ο γυναικολόγος της θα θελήσει να ελέγξει με προσοχή τον τράχηλό της και να κάνει ενδεχομένως κολποσκόπηση ή/και βιοψία για να αποτρέψει περαιτέρω αλλαγές κυττάρων που θα μπορούσαν να γίνουν καρκινικές αν δεν υπόκειντο σε θεραπεία.
Ο HPV είναι ένας πολύ κοινός ιός και οι περισσότερες γυναίκες με HPV δεν αναπτύσσουν καρκίνο. Ο καρκίνος του τραχήλου της μήτρας είναι ένας αργά αυξανόμενος καρκίνος όπου χρειάζονται χρόνια, συνήθως δεκαετίες για να εξελιχθεί από HPV σε καρκίνο.
Ποια είναι η διαφορά μεταξύ του Test Pap, της κολποσκόπησης, της βιοψίας και ενός τεστ HPV;
- Το Pap test (τέστ Παπανικολάου) είναι ο έλεγχος της επιφανειακής στιβάδας των κυττάρων του τραχήλου για να βρούμε τυχόν αλλαγές προτού να μετατραπούν σε καρκίνο. Κατά τη διάρκεια της εξέτασης, μια μικρή βούρτσα και μια πλαστική σπάτουλα χρησιμοποιείται για να πάρει ένα δείγμα τραχηλικών κυττάρων. Αυτά τα κύτταρα τίθενται έπειτα σε διαφανές γυαλί και στέλνονται στο εργαστήριο για την αξιολόγηση με μικροσκόπιο.
- Η βιοψία είναι παρόμοια με το test Pap, αλλά μια μεγαλύτερη συστάδα των κυττάρων αφαιρείται από τον τράχηλο και βλέπουμε εάν υπάρχουν ανώμαλες αλλαγές κυττάρων σε συγκεκριμένα ύποπτα σημεία. Είναι ένας καλός τρόπος να επιβεβαιωθεί το αποτέλεσμα του Pap σε περίπτωση αμφιβολίας και να αποκλειστεί ο καρκίνος. Η βιοψία γίνεται ταυτόχρονα με την κολποσκόπη.
- Στην κολποσκόπηση ελέγχουμε τον κόλπο και τον τράχηλο με κάμερα μεγάλης μεγέθυνσης και υψηλής ακρίβειας. Εφαρμόζουμε φίλτρα χρώματος και διάφορα υγρά στην επιφάνεια του τραχήλου για να βρούμε τυχόν παθολογικές αλλαγές.
- Το HPV τεστ ελέγχει άμεσα το γενετικό υλικό (DNA) του HPV μέσα στα κύτταρα και μπορεί να ανιχνεύσει τους ‘υψηλού κινδύνου’ τύπους που συνδέονται με τον καρκίνο του τραχήλου. Η δοκιμή γίνεται με το ίδιο δείγμα κυττάρων που λαμβάνεται κατά τη διάρκεια της Pap δοκιμής.
Γ. Άλλες κοκοήθειες
Λοιμώξεις με ιό HPV μπορούν να προκαλέσουν και άλλους καρκίνους όπως καρκίνο αιδοίου, κόλπου, πρωκτού, πέους αλλά και καρκίνο της στοματοφαρυγγικής κοιλότητας.
Δ. Λαρυγγική (αναπνευστική) θηλωμάτωση
Λοιμώξεις με HPV μπορούν να προκαλέσουν μια σπάνια κατάσταση την υποτροπιάζουσα λαρυγγική (αναπνευστική) θηλωμάτωση, όπου θηλώματα αναπτύσσονται στο λάρυγγα και το λοιπό αναπνευστικό σύστημα. Είναι περισσότερο επιθετική στα παιδιά και προσβάλλει άτομα από την 1η ημέρα της ζωής.
7. Εξέλιξη σε ενδοεπιθηλιακή νεοπλασία – CIN
Σήμερα θεωρείται ότι υπάρχουν ορισμένα βήματα στην καρκινογένεση τα οποία μπορούν να διακριθούν με αντικειμενικό τρόπο:
- η λοίμωξη με HPV (συχνό γεγονός)
- η επιμονή της λοίμωξης (σπανιότερο γεγονός)
- η εξέλιξή της σε προκαρκινικό στάδιο (σπάνιο γεγονός)
- και τελικά σε καρκίνο (σπανιότατο γεγονός)
Χρησιμοποιώντας επιδημιολογικά στοιχεία το μεσοδιάστημα ανάμεσα στη λοίμωξη και στην ανάπτυξη CIN3 (σοβαρή δυσπλασία-αλλοίωση σοβαρού βαθμού-προκαρκινικό στάδιο) έχει υπολογιστεί σε 7-15 χρόνια με τη λοίμωξη να συμβαίνει συνήθως στην εφηβεία και γύρω στην ηλικία των 20, ενώ η ακμή της διάγνωσης του CIN3 εμφανίζεται σε γυναίκες 25-30 ετών.
8. Εγκυμοσύνη και HPV λοίμωξη
Οι γυναίκες που είναι έγκυες μπορεί να μολυνθούν με τον ιό των ανθρωπίνων θηλωμάτων (HPV). Συνήθως δεν δημιουργεί κανένα πρόβλημα η λοίμωξη με τον ιό των ανθρωπίνων θηλωμάτων αλλά κάποιες φορές:
- Μπορεί να δημιουργηθούν πολλαπλά κονδυλώματα ή και να αυξηθούν σε μέγεθος λόγω των ορμονών στο σώμα κατά τη διάρκεια της εγκυμοσύνης. Έτσι εάν είναι εμφανή στα τελευταία στάδια της εγκυμοσύνης μπορεί να μεταδοθούν κατά τη διάρκεια του φυσιολογικού τοκετού με αποτέλεσμα (σπάνια βέβαια) το νεογνό να προσβληθεί με λαρυγγική θηλωμάτωση (κονδυλώματα στο φάρυγγα-λάρυγγα του νεογνού).
- Επίσης μπορεί να αναπτυχθούν κυτταρικές αλλαγές οι οποίες ανιχνεύονται με το τεστ Παπανικολάου. Γι’ αυτό είναι πολύ σημαντικό να γίνεται έλεγχος του τραχήλου με τεστ Παπανικολάου σε όλες τις έγκυες γυναίκες που δεν έχουν κάνει το τεστ το προηγούμενο έτος πριν την εγκυμοσύνη.
9. Πως μπορεί να προληφθεί η HPV λοίμωξη

Τα τελευταία 15 χρόνια έχει αποδειχθεί ότι η λοίμωξη με ορισμένους τύπους του ιού των ανθρωπίνων θηλωμάτων όπως οι HPV 16 και 18, αποτελεί προϋπόθεση για την εκδήλωση του καρκίνου τραχήλου της μήτρας. Αυτή η επιστημονική διαπίστωση προετοίμασε τον δρόμο για την ανάπτυξη των προφυλακτικών εμβολίων εναντίον του καρκίνου του τραχήλου της μήτρας.
Έτσι αναπτύχθηκαν δύο εμβόλια έναντι ορισμένων τύπων HPV:
- Το τετραδύναμο GARDASIL το οποίο προστατεύει έναντι των τύπων υψηλού κινδύνου HPV 16 και 18 (προκαλούν το 73% των περιστατικών καρκίνου τραχήλου της μήτρας) και των τύπων χαμηλού κινδύνου HPV 6 και 11 οι οποίοι προκαλούν κονδυλώματα των γεννητικών οργάνων.
- Το διδύναμο CERVARIX που προστατεύει από τον HPV 16 και 18. Τα εμβόλια έχουν λάβει άδεια κυκλοφορίας από την Ευρωπαϊκή επιτροπή. Τα εμβόλια είναι προφυλακτικά και όχι θεραπευτικά, δηλαδή αφορούν γυναίκες που δεν έχουν μολυνθεί από τους τύπους του ιού από τους οποίους προστατεύουν.
Η ένδειξη χορήγησης βασίζεται στην αποδεδειγμένη αποτελεσματικότητα του εμβολίου σε γυναίκες ηλικίας 16 έως 26 ετών και στην αποδεδειγμένη ανοσογονικότητα αυτού σε παιδιά και εφήβους ηλικίας 9 έως 15 ετών.
10. Δοσολογικό σχήμα εμβολίων
- GARDASIL: 3 ενδομυϊκές ενέσεις στο δελτοειδή μυ (ώμο) στους 0, 2 και 6 μήνες. Αν καταστεί αναγκαίο το σχήμα μπορεί να ολοκληρωθεί συντομότερα (εντός 4 μηνών από την πρώτη δόση) ή σε μεγαλύτερο βάθος χρόνου (12 μήνες από την πρώτη δόση).
- CERVARIX: 3 ενδομυϊκές ενέσεις στο δελτοειδή μυ τους μήνες 0, 1 και 6. Στην Ελλάδα η εθνική επιτροπή εμβολιασμών έχει εισηγηθεί την ένταξη των εμβολίων κατά του καρκίνου του τραχήλου της μήτρας στο εθνικό πρόγραμμα εμβολιασμών ως υποχρεωτική για κορίτσια και γυναίκες ηλικίας 12-26 ετών.
- Γεώργιος Χατζάκης,
γυναικολόγος χειρουργός – μαιευτήρας